Хронический пульпит что это такое
Хронический пульпит
Хронический пульпит — это форма пульпита, воспаления пульпы. Пульпа — мягкая ткань зуба, которая отвечает за кровоснабжение его твёрдых тканей и состоит из нервных окончаний, сосудов и соединительной ткани. Как правило, хронические формы пульпита возникают при подавлении острых форм, но иногда они могут быть первичным процессом без острой стадии.
Хронический пульпит представляет собой воспалительный процесс нервов и сосудов зуба, который постепенно вызывает сильные изменения структуры и функций. При наличии заболевания человек остро реагирует на холодную и горячую пищу, испытывает боль во время пережевывания твердой пищи. Точно определить патологию можно при помощи рентгеновских снимков и электроодонтодиагностики. Развитие хронической формы происходит при отсутствии должного лечения острого пульпита.
Факт: заболевание гораздо чаще обнаруживается в хронической форме, а не в острой. В группу риска попадают люди в возрасте 20-50 лет.
- Стоимость консультации стоматолога – 500
- Стоимость консультации ортодонта – 1 500
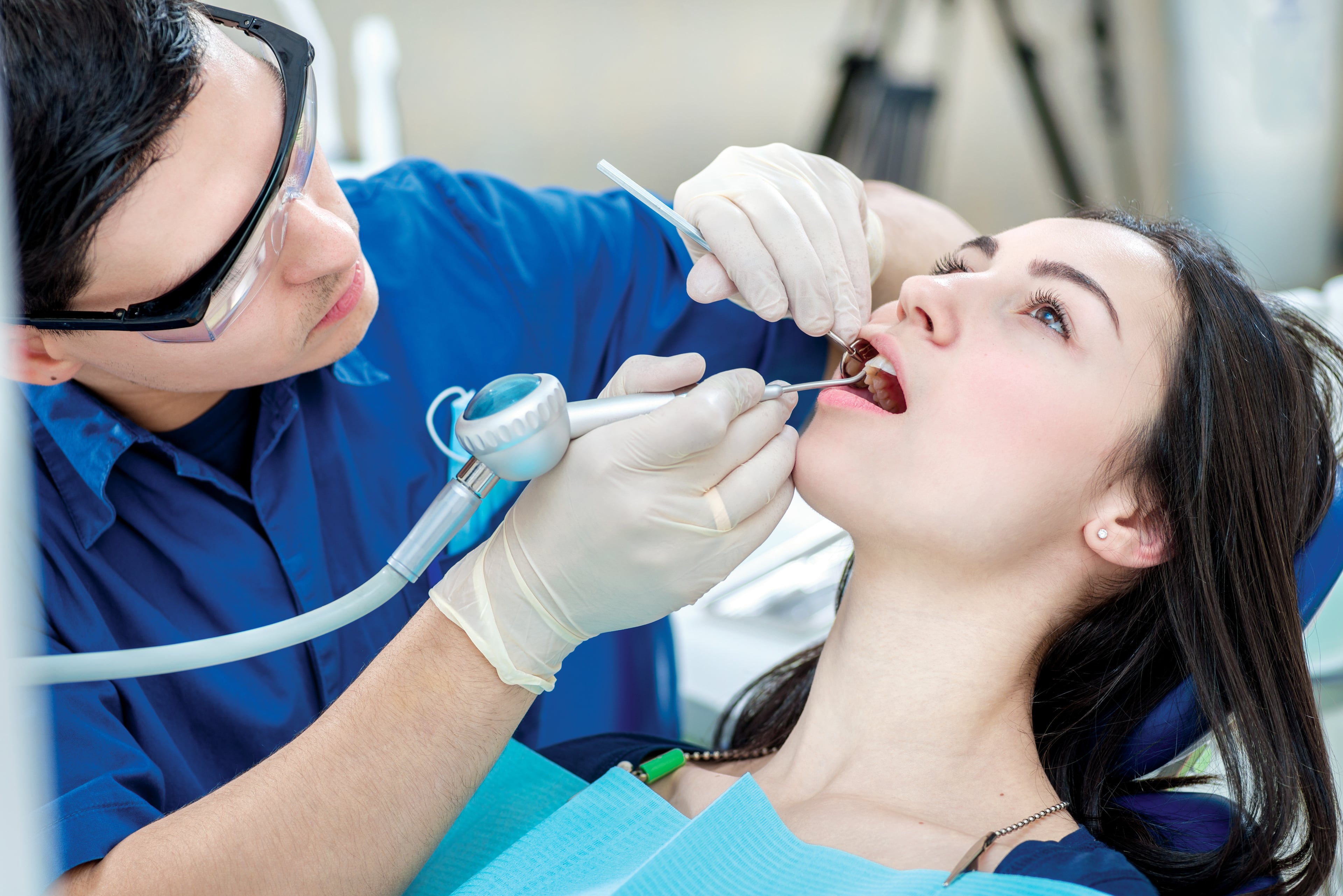
Записаться на прием
Причины возникновения пульпита
Фото хронического пульпита представлены в этой статье. Это заболевание может возникать по разным причинам.
Патология может перейти в хроническую форму, если в течение 12 недель не проводилось лечение острого пульпита. Появляется заболевание из-за токсинов и бактерий. Они проникают в пульпу сквозь каналы и через кровь. Способствовать развитию патологии могут осложнения глубокого кариеса, усиленная стираемость эмали, механические травмы и открытие пульпы.
Запущенный кариес
Игнорирование симптомов кариеса и отсутствие профессионального лечения может привести к дальнейшему развитию этого заболевания с проникновением в глубокие слои зубных тканей, в том числе и пульпы. Попав в неё, патогенные микроорганизмы вызовут воспалительные процессы.
Неправильное лечение кариеса
Иногда пульпит возникает после того, как проводилось лечение кариеса. Причины его возникновения могут быть следующими:
- Удалены не все ткани, поражённые кариесом, и они продолжают разрушительно воздействовать на зуб;
- Во время лечения из-за недостаточного охлаждения пульпа была обожжена;
- Дно зубной полости было пересушено воздушной струёй перед пломбированием.
Травмы зуба
Целостность эмали зуба может быть нарушена из-за удара по нему, попадания на него твёрдой пищи. Если в результате коронка раскололась и оголился нерв, воспаление пульпы в ближайшее время практически неизбежно.
Ретроградный пульпит
Иногда инфекция проникает в пульпу зуба не из ротовой полости, а через верхушечное отверстие при таких заболеваниях, как периодонтит, остит, остеомиелит.
- Механическое повреждение зуба и нарушение целостности коронки.
- Появление осложнений глубокого кариеса и проникновение инфекции в каналы.
- Обострение заболевания и болевой синдром.
- Неправильно установленная пломба и прогрессия патологии.
- Обнаружение очага воспаления на рентгеновском снимке.
- Сердечно-сосудистые заболевания в стадии обострения.
- Беременность и запрет на прием медикаментов.
- Психические и нервные расстройства.
- Слабая свертываемость крови.
- Аллергические реакции на анестезию, антисептики, антибиотики.
Клинические проявления
Лечение хронического пульпита далеко не всегда начинается вовремя, поскольку заболевание это очень коварное. Острые боли — это всегда причина обращения за профессиональной помощью, но при хроническом пульпите болевые симптомы бывают выражены не ярко и больной предпочитает отложить свой визит к стоматологу. При этом заболевание развивается достаточно быстро и в лучшем случае приведёт к обострению хронического пульпита с сильнейшими болевыми симптомами или к возникновению периодонтита, при котором спасти зуб от удаления бывает весьма затруднительно. Не менее приятные последствия могут заключаться и в образовании кист, гнойников, флегомонов и даже сепсиса. Вот почему своевременная диагностика хронических пульпитов так важна!
Главным проявлением является острая реакция на холодную и горячую пищу. При этом она наступает с запозданием (иногда спустя 5-10 минут после употребления пищи или жидкости). В спокойном состоянии человек испытывает тяжесть внутри зуба.
Гипертрофированная форма не сопровождается сильной болью. Появляется разросшаяся ткань, разрывающаяся при употреблении пищи. Боль может наступить при употреблении твердых продуктов или при надавливании на воспаленный участок.
Гангренозный пульпит вызывает сильнейшую боль при употреблении горячей пищи, которая долго не проходит. Пульпа начинает гнить, что провоцирует появление неприятного запаха изо рта. Меняется цвет зубной эмали (она становится темно-серой).
Обострение сопровождается сильной болью даже без механического и температурного воздействия на пораженную зону. Наблюдается положительный симптом вазопареза, набухание десен, болевой синдром в области тройничного нерва.
Виды хронического пульпита
Принято различать следующие виды хронического пульпита:
- Гипертрофический – характеризуется образованием грануляционной ткани и дистрофией дентина. При этом разросшиеся грануляции выходят за камеру пульпы и попадают в кариозную зону. Если форма полипозная, то образуются полипы. Сильное обострение способно спровоцировать гангрену пульпы.
- Фиброзный – отличается от других видов тем, что приводит к появлению грубоволокнистой соединительной ткани. Пульпа при осмотре выглядит как рубцовый тяж с изменением цвета на бело-серый. В качестве осложнения развивается гангрена, флегмона и абсцессы.
- Гангренозный – представляет собой полный некроз ткани и разрушение зуба (цвет меняется на серо-черный). Но в редких случаях удается сохранить небольшие участки пульпы.
Источник: www.celt.ru
Хронический пульпит

Хронический пульпит – это процесс постепенного перерождения и некротизации сосудисто-нервного пучка зуба, пульпы. Это может случиться и с вами, если вы постоянно откладываете визит к стоматологу, и привыкли бороться с болью при помощи таблеток.
Обычно хроническое воспаление в нервном аппарате развивается на фоне острого очагового или диффузного пульпита, имеет продолжительность от нескольких недель до 1-2 лет и нередко становится причиной таких серьезных осложнений, как периодонтит или остеомиелит – воспаление костной ткани.
Этиология
У детей и пациентов старше 40 лет воспаление пульпы может развиваться под пломбой или во внешне целом, здоровом зубе, что объясняется особенностями образования дентина – твердой зубной ткани, в разном возрасте. Но чаще всего хронический процесс является следствием невылеченного острого пульпита и возникает в глубоких, пораженных кариесом полостях.
Инфекция проникает в нервный аппарат одним из трех путей:
- Через отверстие в верхушке корня, ретроградно.
- С кровью через сосуды в периодонте, гематогенно.
- Из полости зуба, пораженного кариесом.

Причины развития хронического заболевания
- болезнетворные микроорганизмы – лактобактерии, стафилококки и стрептококки, как результат перенесенного инфекционного заболевания: гриппа, ОРВИ, краснухи и т. д.;
- травма: перелом, вывих зуба или повреждение его полости при сверлении; отсутствие своевременного лечения при острой форме;
- воздействие химических веществ и стоматологических материалов: антисептиков, протравки.
Если пациент не обращается за стоматологической помощью в течение 24-48 часов, клетки нервного аппарата продуцируют выработку коллагеновых волокон и начинается первая стадия заболевания – фиброзный пульпит.

Хронические формы пульпита
Согласно международной классификации болезней – МКБ 10, выделяют 5 форм хронического пульпита:
- фиброзный;
- язвенный;
- гипертрофический;
- конкрементозный;
- гангренозный.
Фиброзный
Проявляется в утолщении и перерождении воспаленных клеток сосудисто-нервного пучка. Ощущается постоянная тяжесть в зубе, а при изменении температуры окружающей среды – например, выходе из теплого помещения в холодную погоду, появляются ноющие боли.
Язвенный
Характеризуется появлением изъязвлений, покрытых гнилостным налетом на коронковой части пульпы. Ноющая боль может возникать при «отсасывании» остатков пищи из зуба, во рту ощущается неприятный прикус, что связано с постоянной пролиферацией, то есть размножением, гнилостных бактерий в пульпарной камере.

Гипертрофический
Развивается у детей и пациентов в возрасте до 30 лет. После острой фазы воспаления клетки нервно-сосудистого пучка увеличиваются в размерах (гипертрофия), начинают усиленно делиться и образуют полип – нарост прямо в полости зуба.
При осмотре в полости зуба обнаруживается гипертрофированная ткань серовато-розового цвета. Чтобы отличить данную форму заболевания от патологического разрастания десневого сосочка, проводят ЭОД.
Конкрементозный
Встречается у пациентов с повышенной истираемостью зубов и людей старше 45 лет. Ее особенностью является наличие солей-кальцификатов в дентине – дентиклов и петрификатов, которые служат раздражителями нервно-сосудистого пучка и вызывают в нем воспаление.
Конкрементозную форму бывает сложно отличить от невралгии тройничного нерва, поскольку характер боли при обеих патологиях одинаковый – это иррадиирущие в висок и подбородок, ноющие боли в ночное время суток.
Гангренозный
Является последней стадией хронического воспалительного процесса и приводит к полному разрушению нервно-сосудистого пучка. Больной зуб темнеет, появляется неприятный запах изо рта.
Электровозбудимость нервного аппарата при этом снижается до 60-80 мкА, а на рентгеновском снимке видны следы деформации верхушечного отверстия корня. Гангренозная форма чаще других приводит к развитию осложнений в виде:
- острого периодонтита;
- образования гранулемы у корня зуба.

Воспаление пульпы у детей
У детей хроническое воспаление пульпы может развиваться, минуя острую стадию. Это происходит по двум причинам.
- Особенности строения детских зубов. Они отличаются широкой пульпарной камерой, отсутствием сформированных корней и широким апикальным отверстием, через которое инфекция легко проникает из периодонта в зуб, и наоборот.
- Склонность ребенка к простудным заболеваниям. Часть из них вызывается патогенными микроорганизмами – например, стрептококками, которые могут инфицировать пародонт, околозубные ткани, а с ними и нервный аппарат.
В таких случаях инфицирование нервно-сосудистого пучка происходит после очередной простуды или травмы зуба. Инфекция может распространиться на коронки соседних молочных зубов, а также затронуть зачатки постоянных, что грозит развитием множественного кариеса.
Поэтому если вы заметили, что ребенок начал реагировать на холодное и горячее, жаловаться на ноющую боль и тяжесть в зубе – самое время отвести его к детскому стоматологу.

Симптомы
- ощущение тяжести в зубе;
- кровоточивость;
- чувствительность к горячей пище;
- приступы ноющей боли;
- неприятный привкус во рту;
- наличие темной кариозной каймы под пломбой;
- изменение цвета зуба.
Диагностика
Чтобы определить форму воспалительного процесса и отличить хронический пульпит от острого или периодонтита, в стоматологии используют:
- Зондирование и перкуссию (простукивание) – исследования для определения болевой чувствительности и состояния тканей нервного пучка с применением диагностических инструментов из металла – вериферов и зондов.
ЭОД (электроодонтодиагностику) – определение уровня чувствительности клеток пульпы к электротоку в микроамперах, мкА. Чем выше показатели ЭОД, тем более разрушена пульпа и высок риск развития периодонтита.
- 2-6 мкА – норма;
- 20-25 мкА – острая форма;
- 25-40 мкА – хронический фиброзный пульпит;
- 60-100 мкА – язвенно-некротический процесс и полное разрушение пульпы;
- свыше 100 мкА – периодонтит.
Методом, позволяющим наиболее точно оценить степень разрушения нервного аппарата, является ЭОД. Ее результаты при необходимости подтверждают рентгенологическими исследованиями и данными компьютерной томографии.

Обострение хронического пульпита
При обострении частота и интенсивность приступов ноющей боли в зубе усиливаются. Порой кажется, что болит вся челюсть – боль иррадиирует по ходу тройничного нерва, в висок, подбородок и щеку.
Осложнения
- Периодонтит – воспаление связочного аппарата зуба;
- остеомиелит и периостит – гнойные воспалительные процессы в костных тканях;
- инфицирование корней соседних здоровых зубов;
- абсцесс, нарыв на десне и отек мягких тканей лица.
Осложнения хронических форм всегда сопровождаются сильным болевым синдромом. Опасны они и тем, что могут стать причиной распространения инфекции с током крови по соединительным тканях всего организма.

Лечение
Выбор метода лечения зависит от степени разрушения нервного аппарата, он может быть:
Применение комбинированного способа возможно на первой стадии хронического процесса – при фиброзной или гипертрофической форме, когда показатели ЭОД не превышают 40 мкА.
Стоматолог удаляет коронковую часть «зубного мозга» (пульпотомия) и покрывает ее остаток кальцийсодержащей пастой Calcimol, Dycal или Кальцесил, затем устанавливает пломбу – это позволяет сохранить жизнедеятельность сосудов и функциональность зуба.

Пульпоэктомия и экстирпация – полное удаление пульпы
Хирургические методы, пульпоэктомия и экстирпация, применяются на поздней стадии при гангренозном пульпите, а также при лечении 8-го зуба мудрости, доступ к которому обычно затруднен.
- Доктор подготавливает полость препарированием: очищает ее от остатков пломбы и кариеса.
- Удаляет первую часть пульпы, которая находится в коронке зуба.
- Открывает корневые каналы ультратонким бором (Cates-Clidden, NiTi). Извлекает из них остатки нервного пучка.
- Обрабатывает каналы специальным эндодонтическим инструментарием, наносит дезинфицирующие средства – сальвин, хлоргексидин.
- Пломбирует каналы (гуттаперча Termafil, Qwick-Fil) и заполняет пустую полость зуба фотокомпозитом.
Оперативное вмешательство на корневых каналах проводится с применением апекслокатора – электронного эндонаконечника, который контролирует глубину и уровень заполнения корневого канала.

Затем стоматолог делает контрольный прицельный снимок 1-го зуба, чтобы убедиться:
- что канал полностью запломбирован;
- апикальное, верхушечное отверстие корня закрыто;
- нет следов перфорации корневых каналов.
Обратите внимание на приступы ноющей боли и откажитесь от обезболивающего и народных средств: своевременное обращение к врачу позволит избежать удаления зубного нерва.
Источник: mydentist.ru
Хронический пульпит
Хронический пульпит – это длительно текущее воспаление нервно-сосудистого пучка зуба, приводящее к его функциональным и структурным изменениям. Различные клинико-морфологические формы хронического пульпита протекают с периодическими болевыми приступами, возникающими от действия термических и механических раздражителей, наличием кариозной полости в зубе. Диагностике хронического пульпита способствуют данные инструментального осмотра, электроодонтодиагностики, рентгенографии. Лечение хронического пульпита предполагает проведение экстирпации (реже – ампутации) пульпы с последующим пломбированием каналов и восстановлением формы зуба.
МКБ-10
Общие сведения
Хронический пульпит – хронический воспалительный процесс в пульпе зуба, приводящий к ее пролиферативным, фиброзным или гангренозным изменениям. Наиболее часто пульпитами страдают пациенты возрастной категории от 20 до 50 лет. Хронические пульпиты диагностируются в практической стоматологии примерно в 3 раза чаще, чем острые пульпиты (75,5% и 24,5% соответственно). При этом в общей структуре хронических форм заболевания фиброзный пульпит диагностируется в 69% случаев, гангренозный – в 2%, гипертрофический – в 0,5%, конкрементозный – в 1% и обострение хронического пульпита в 3 %. У детей, как во временных, так и в постоянных зубах с несформированными корнями, преобладают формы первично-хронического пульпита.

Причины
Хронический пульпит может являться самостоятельной формой или исходом острого воспаления. Принято считать, что переход острой фазы воспаления в хроническую наступает через 12 недель и обусловлен неполной элиминацией повреждающих факторов.
В большинстве случаев хронический пульпит вызывается биологическими агентами – различного рода болезнетворными микроорганизмами и их токсинами. Через дентинные канальцы, кровоток и лимфоток они переносятся в пульпу зуба. Предрасполагающими факторами могут выступать:
- глубокий кариес зуба или его некачественное лечение (отсутствие или неправильное наложение лечебно-изолирующей прокладки);
- острый пульпит;
- пародонтит;
- преждевременная стираемость зубов;
- травмы зуба с обнажением пульпы и повреждением нервно-сосудистого пучка.
Ретроградное проникновение микробных возбудителей происходит через отверстие верхушки корня при периодонтите, периостите, остеомиелите челюстей, гайморите.
Классификация
Выделяют 3 клинико-морфологические формы: фиброзный, гипертрофический (гранулирующий, полипозный) и гангренозный (язвенно-некротический). В качестве отдельной разновидности рассматривается обострение хронического пульпита.
- Хронический фиброзный пульпит характеризуется разрастанием во всех отделах пульпы грубоволокнистой соединительной ткани с очагами гиалиноза и петрификации, дентиклями. Измененная пульпа макроскопически представляет собой плотный рубцовый тяж бело-сероватого цвета. При прогрессировании фиброзного пульпита могут развиваться микроабсцессы, флегмона или гангрена пульпы.
- Хронический гипертрофический пульпит сопровождается формированием грануляционной ткани, рассасыванием дентина и его замещением остеодентином. При гранулирующей форме хронического пульпита избыточные грануляции выступают за пределы пульпарной камеры в кариозную полость; при полипозной – формируется грибовидное разрастание с изъязвленной поверхностью (полип). Обострение хронического гипертрофического пульпита, как правило, приводит к гангрене пульпы.
- Хронический гангренозный пульпит являет собой некроз и изъязвление пульпы. Во вскрытой полости зуба обнаруживается тканевой детрит серо-черного цвета; жизнеспособность части пульпы может быть сохранена.
Симптомы хронического пульпита
Течение хронического фиброзного пульпита характеризуется возникновением болевых приступов в ответ на действие термических (в первую очередь, холодных) раздражителей. Характерной чертой является отсроченный характер возникновения и стихания болей, т. е. болевые ощущения развиваются и проходят не в момент действия или прекращения действия раздражителя, а спустя какое-то время. Вне болевых приступов в пораженном зубе может отмечаться тяжесть.
В клинике хронического гипертрофического пульпита болевой синдром, как правило, отсутствует. Основные жалобы связаны с разрастанием в зубе посторонней ткани, которая травмируется и кровоточит во время приема пищи. В отдельных случаях отмечается нерезко выраженная болезненность, связанная с давлением на зуб или жеванием.
Симптоматика хронического гангренозного пульпита носит более выраженный характер. Больных беспокоят локализованные ноющие боли от химических и температурных раздражителей (больше от горячего). После устранения раздражителей боли не прекращаются длительное время. Вследствие гнилостного распада пульпы появляется неприятный запах из полости рта. Эмаль зуба тусклая, сероватого цвета.
При обострении хронического пульпита болевые приступы возникают самопроизвольно, без предшествующего действия раздражителей, нередко в ночное время. Болевые эпизоды чередуются с кратковременными «светлыми» промежутками. Зубная боль сильная, продолжительная, иррадиирующая по ходу ветвей тройничного нерва. Может отмечаться отечность десны и положительный симптом вазопареза.
Диагностика
При обследовании пациента с хроническим пульпитом стоматолог-терапевт интересуется характером зубной боли, ее связью с видимыми причинами, продолжительностью и остротой приступов, наличием острых болевых эпизодов в анамнезе. Методы объективного обследования включают осмотр пораженного зуба и зондирование пульпы.
- Стоматологический осмотр. Во всех случаях хронического пульпита при осмотре обнаруживается глубокая кариозная полость, которая сообщается с пульповой камерой (при фиброзном пульпите рог пульпы, как правило, не вскрыт). При зондировании пульпа болезненна, легко кровоточит. При гипертрофическом пульпите из кариозной полости выбухает грануляционная (полипозная) ткань.
- ЭОД. Реакция пульпы, определяемая с помощью электроодонтометрии, варьирует от 20-25 мкА (при фиброзном), до 40-50 мкА (при гипертрофическом) и 60-90 мкА (при гангренозном) хроническом пульпите.
- Рентген. С помощью рентгенографии зуба могут выявляться изменения в виде расширения периодонтальной щели или разрежения костной ткани.
Хронический пульпит необходимо дифференцировать от острого пульпита, обострения хронического периодонтита, глубокого кариеса.
Лечение хронического пульпита
Первоочередными задачами при лечении служат купирование болевого синдрома и воспалительного процесса, предупреждение повреждения периодонтальных тканей, восстановление анатомической целостности и функциональной полноценности зуба. Лечение хронического пульпита проводится методами витальной ампутации/экстирпации или девитальной экстирпации пульпы зуба.
Витальная ампутация пульпы зуба, как правило, используется при фиброзном пульпите многокорневых зубов у пациентов моложе 40 лет и предполагает удаление коронковой и устьевой пульпы с последующим наложением лечебной прокладки и пломбы. В дополнение к основному лечению назначаются процедуры УВЧ, микроволновой терапии.
Витальная экстирпация пульпы может осуществляться при любой форме хронического пульпита. Оба этих метода проводятся под местной анестезией без предварительной некротизации пульпы. После препарирования кариозной полости производится удаление коронковой и корневой пульпы, механическая и медикаментозная обработка каналов, пломбирование каналов, восстановление коронки зуба.
Метод девитальной экстирпации при хроническом пульпите предполагает удаление пульпы после ее некротизации с помощью предварительного наложения мышьяковистой пасты на 24-48 часов. В следующее посещение лечение пульпита продолжается по вышеописанной схеме.
Прогноз и профилактика
Грамотное и своевременное лечение позволяет сохранить зуб, как функционирующую единицу, на долгие годы. Запущенный хронический пульпит может привести к развитию одонтогенных осложнений – периодонтита, гнойного периостита, остеомиелита с тяжелыми, подчас непредсказуемыми последствиями.
Самый действенный способ предупреждения хронического пульпита – профилактика и своевременное лечение кариеса у детей и взрослых. Также не следует терпеть впервые возникшую зубную боль, свидетельствующую об остром воспалении пульпы. Не допустить развития хронического пульпита помогут регулярные посещения стоматолога, профилактические осмотры, профессиональная гигиена.
Источник: www.krasotaimedicina.ru
Хронический пульпит

уролог / Стаж: 26 лет
Дата публикации: 2019-03-27
уролог / Стаж: 27 лет
Хронический пульпит — это воспаление пульпы зуба либо нервно-сосудистого пучка, которое приводит к фиброзному, пролиферативному и гангренозному их изменению, при этом носит стойкий характер.

Возрастную категорию людей, страдающих данным заболеванием, точно выделить нельзя. Наблюдается оно как у молодых пациентов, так и зрелых. У детей также можно встретить хронический пульпит первичной формы при несформированности корней. Хроническая стадия пульпита встречается гораздо чаще острой, она составляет примерно 75% из 100.
Классификация хронического пульпита
В стоматологии выделяют три основных формы данного заболевания. Это фиброзная, гангренозная и гипертрофическая разновидность. Отдельное внимание уделяют обострению хронического пульпита.
Хронический фиброзный пульпит
Наиболее часто встречается фиброзный тип, он составляет около 69% от общего числа выявленных. В этом случае пульпа превращается в достаточно плотное рубцовое образование сероватого цвета. Изменение происходит за счет активного разрастания грубой волокнистой соединительной ткани. Также наблюдаются очаги петрификации и гиалиноза. При отсутствии лечения могут возникать гангрена, флегмона или микроабсцессы.
Хронический гипертрофический пульпит
Гипертрофический тип хронического пульпита наблюдается крайне редко (0,5 из 100%). Для него характерно разделение на гранулирующую и полипозную группу. В первом случае происходит замещение дентина остеодентином. Также образуется грануляционная ткань, которая затрагивает кариозную полость. Во втором случае формируется полип, он имеет грибоподобный вид с язвенной поверхностью.
Хронический гангренозный пульпит
Лишь 2 пациента из 100 страдают данным заболеванием. Оно представляет собой язвенное поражение или некроз пульпы. При рассечении полости зуба можно обнаружить темный тканевой детрит. Спасти здоровую часть пульпы во многих случаях возможно.
Обострение хронического пульпита грозит гангреной, потому важно принять все возможные меры для его предотвращения.
Профилактика и прогноз хронического пульпита
Только своевременное и компетентное лечение может гарантировать положительный прогноз, а именно сохранение «родного» зуба и устранение воспаления. Если запустить заболевание, нелегко будет избежать осложнений. Самыми опасными считаются:
- гнойный периостит;
- периодонтит;
- остеомиелит.
Следует учитывать, что каждое из перечисленных заболеваний имеет свои осложнения, которые могут возникнуть в будущем при бездействии пациента. Для их предотвращения при первых симптомах рекомендовано незамедлительно посетить стоматологическую клинику.
Профилактика хронического пульпита заключается в соблюдении ежедневной гигиены ротовой полости. Регулярные «контрольные» осмотры помогут избежать неприятных последствий.
Медленно развивающийся хронический пульпит — это острая боль, риск возникновения флюса (периостита), прогрессирующее воспаление, образование кисты, флегмоны и свищевого хода. Любое болезненное ощущение, которое исходит от зубов или десны, подлежит незамедлительной диагностике. Это позволит сохранить здоровую улыбку, а также избежать необходимости длительного и болезненного лечения осложнений хронического пульпита.
Причины хронического пульпита
Рассматривая факторы возникновения хронического пульпита, можно разделить их на следующие группы:
- Самостоятельная группа. При ней заболевание развивается само по себе. Зачастую при зарождении болезнь не дает о себе знать и постепенно прогрессирует.
- Переходная группа. В этом случае отмечается острое воспаление, которое через 2–3 месяца при отсутствии надлежащего стоматологического вмешательства перерастает в хронический пульпит.
Основными «провокаторами» всегда выступают различные токсины и болезнетворные микробы. При этом не обязательно, чтобы они находились в ротовой полости. Любая инфекция в организме может привести к хроническому пульпиту. Попадает она в пульпу зуба через кровоток, лимфоток, отверстие верхушки корня и дентинные канальцы. К группе риска также относятся пациенты с такими заболеваниями (при бездействии больного либо некорректных действиях стоматолога), как:
- глубокий кариес;
- пародонтит;
- острый пульпит;
- периодонтит;
- гайморит;
- повреждение нервно-сосудистого пучка;
- остеомиелит челюсти;
- периостит;
- патологическая стираемость зубов;
- обнажение пульпы при травматизме.
Симптомы хронического пульпита
Фиброзный пульпит хронического характера зачастую протекает бессимптомно. Слабые неприятные ощущения могут возникнуть при термическом влиянии. Например, боль могут спровоцировать холодное мороженое или горячий чай. Присутствует чувствительность перкуссии зуба, но это этот симптом является второстепенным. У верхушек корней на рентгенограмме существенных изменений в костной ткани не отмечается.
При гангренозном и гипертрофическом пульпите периодически возникают сильные болевые ощущения. Зуб будет чувствителен к горячим температурам, а холод, наоборот, успокаивает боль.
При обострении хронического пульпита отмечаются следующие симптомы:
- приступообразная зубная боль самопроизвольного характера;
- сильная или ноющая продолжительная боль под влиянием внешних раздражителей;
- затруднение жевания и надкусывания пищи;
- сниженная электровозбудимость пульпы;
- разрежение костной ткани в периапикальной зоне;
- расширение периодонтальной щели.
При неадекватной обработке корневых каналов, без надлежащего лечения или при негерметичной обтурации хронический пульпит может перерасти в периодонтит.
Диагностика хронического пульпита
После первичного осмотра пациента стоматолог проводит беседу, в ходе которой он выясняет характер зубной боли, связывая ее с конкретными причинами. Важно выяснить остроту и длительность боли, а также наличие других заболеваний. Диагностика хронического пульпита состоит из анализа состояния больного зуба и процесса зондирования пульпы. Все это поможет поставить четкий диагноз и назначить правильное лечение. При неадекватной оценке можно принять это заболевание за глубокий кариес, обострение периодонтита или острый пульпит.
Осмотр дает возможность подтвердить наличие кариозной полости, что находится около пульповой камеры. Само зондирование вызывает немало неприятных ощущений, не исключено кровотечение. При гипертрофическом пульпите в кариозной полости будет хорошо видна полипозная ткань.
Один из этапов исследования — проверка и оценка реакции пульпы. Электроодонтометрия точно разграничивает формы хронического пульпита за счет показания мкА:
- 20–25 — фиброзный тип;
- 40–50 — гипертрофический тип;
- 60–90 — гангренозный тип.
Лечение хронического пульпита
Хирургический метод лечения хронического пульпита относится к наиболее действенным и эффективным. Особенности терапии лучше рассматривать исходя из формы болезни:
- Фиброзный пульпит. Применяют методику удаления уплотнившейся и пораженной ткани пульпы. Сложная клиническая картина вынуждает к полной ее ликвидации. Операция проходит под местной анестезией и состоит из следующих этапов:
- вскрытие и чистка кариозной полости от пораженных тканей;
- обработка антисептическими препаратами;
- устранение перегородки, которая отделяет пульпу от зубной полости;
- резекция коронковой зоны пульпы;
- удаление из предварительно расширенных корневых каналов пульпы, поврежденной фиброзом;
- орошение проблемного участка противовоспалительными средствами;
- подготовка и установка временной пломбы.
- Гипертрофический пульпит. В данном случае техника лечения зависит от уровня поврежденности пульпы. Проводят либо ее полное удаление, либо иссекают определенную часть, пораженную грануляциями. Допустимо применения общего наркоза при запущенном заболевании, особое внимание уделяется очистке и процедуре пломбировки каналов.
- Гангренозный пульпит. Эта сложная форма хронического пульпита требует высококвалифицированной помощи. Основные этапы лечения таковы:
- обезболивание зуба и десны;
- вскрытие и очищение кариозной полости;
- удаление коронковой части пульпы;
- расширение коронковых каналов;
- полное удаление воспаленной пульпы;
- прижигание за счет электрокоагуляции обработанной области;
- просушка полости;
- наложение антисептической повязки;
- пломбировка каналов.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник: www.medcentrservis.ru
Что такое хронический пульпит

Долготекущий хронический пульпит может возникнуть самостоятельно или из запущенной острой формы. Опасность заболевания кроется в бессимптомном и вялом течении. Время от времени обостряясь, патология вновь впадает в стадию ремиссии, создавая ощущение полного ухода. В итоге, многие отказываются от посещения стоматолога, допуская постепенную прогрессию патологии. Бездействие может привести к потере зуба или заражению соседних тканей.
Суть патологии
Пульпит зуба – заболевание воспалительно-разрушительного характера, затрагивающее мягкую ткань зуба – пульпу. Она расположена внутри зуба, в пульпарной камере. Состоит из пучка переплетенных между собой нервов и сосудов. Выполняет функции защиты тканей пародонта, питания зуба и его чувствительности.
Патология имеет две разновидности: острую и хроническую. Первую разновидность мы рассматривали в статье «Формы острого пульпита». Сейчас разберемся, что такое хронический пульпит: откуда он берется, какими симптомами сопровождается и как от него избавиться.
Прогрессия или самостоятельность?
Хронический пульпит может возникнуть из запущенной или недолеченной острой разновидности. Возможно, стоматолог пытался сохранить пульпу полностью или частично живой, но разрушение ее тканей продолжилось.
Не исключено и самостоятельное появление хронической формы заболевания. Часто от этого недуга страдают дети, о чем мы рассказывали в статье «Лечение пульпита на молочных зубах у детей».
Хроническое течение болезни может возникнуть под пломбой из-за рецидива кариеса. Или под влиянием неаккуратных действий стоматолога. Например, при сверлении зуба в опасной близости от пульпы врач не использовал водно-воздушное охлаждение и вызвал ее перегрев. Ожог и спровоцировал медленное развитие воспаления.

Пульпит может возникнуть и под пломбой
То же самое могло произойти вследствие травмы пульпы из-за случайного проникновения насадки бормашины в пульпарную камеру.
Дополнительные причины
Хронический пульпит мог возникнуть из-за несоблюдения правил обработки поврежденного зуба:
- излишка стоматологической кислоты;
- некачественного смывания кислоты или травильного геля;
- сильно действующих анестетиков;
- токсичного воздействия пломбировочного материала.
Иногда заболевание принимает хронический вид вследствие откладывания дентиклей – плотных минерализованных камней, конкрементов – солевых «пробок». В таких случаях пульпит возникает из-за сдавливания нервно-сосудистого пучка и нарушения микроциркуляции крови.
При заболеваниях тканей пародонта, хронический пульпит может оказаться их сопутствующим симптомом. Например, при пародонтите – воспалении десен, альвеол, пародонтальных отростков и кости межзубных перегородок. Или при периодонтите – воспалении оболочки зубного корня и примыкающих к ней тканей.
Первая форма патологии
Известны три хронические формы пульпита: фиброзная (простая), гангренозная (некротическая), гипертрофическая (полипозная или гранулирующая).
При первой форме начинает разрастаться волокнистая ткань пульпы. На отдельных участках появляются петрификаты – отмершие ткани, инкрустированные солями кальция, гиалинозы – белковая внеклеточная дистрофия, при которой образуются однородные плотные массы.

Детрит серо-черного цвета
Вторая и третья формы
Вторая форма сопровождается отмиранием пульпарных тканей. На них могут появиться язвы. Внутри пульпарной камеры находится детрит серо-черного цвета – зернистый продукт распада тканей. В некоторых случаях часть пульпы может сохранить жизнеспособность.
Третья форма характеризуется распадом дентина. Его замещает схожая по строению ткань, образующаяся при воспалении. При гранулирующей форме избыток ткани выходит за пределы пульпарной камеры, при полипозной – образуется полип пульпы – болезненный, иногда изъязвленный, нарост.
Симптоматика фиброзной формы
Симптомы хронического пульпита зависят от его формы. При фиброзной форме появляются слабые боли в ответ на раздражение пищей или напитками разных вкусов и температур, особенно холодных. Причем неприятные ощущения появляются после прекращения действия раздражителя.
Может опухать и кровоточить участок десны вокруг поврежденного зуба. Небольшая часть эмали начинает сереть. Если зуб запломбирован или отсутствует кариес, фиброзная форма может протекать бессимптомно.

Изменение цвета эмали
Признаки гангренозной и гипертрофической форм
Гангренозная форма характеризуется усилением болей, которое длятся долгое время и после ликвидации раздражителя. Самая острая боль проявляется под действием горячей пищи или напитков. Изо рта появляется гнилостный запах, возникающий из-за распада пульпарных тканей. Эмаль больного зуба теряет блеск и становится заметно серой, иногда с фиолетовым или синим отблеском.
Гипертрофическая форма сопровождается кровоточивостью из поврежденного зуба, особенно при пережевывании еды. Боли если и появляются, то редко. Исключением может стать пломба, сдавливающая разрастающиеся ткани еще живой пульпы.
Обострения и осложнения
Отдельного внимания заслуживает хронический пульпит в период обострения. Обычно заболевание обостряется при переохлаждении или ослаблении иммунной системы, например, после перенесенной инфекционной или вирусной болезни: ветряной оспы (ветрянки), дизентерии, гриппа, ОРВИ.
Обострение патологии сопровождается самопроизвольными болями, «гуляющими» по пути ветвей тройничного нерва. Самые сильные приступы приходятся на ночь. Спокойные промежутки между болевыми приступами кратковременны. Десны около больного зуба отекают, появляется кровь.

Из поврежденного зуба может течь кровь
Отсутствие лечения хронического пульпита приводит к полному разрушению поврежденного зуба. Возможно инфицирование тканей пародонта, кости челюсти, верхнечелюстной пазухи. С какими еще последствиями можно столкнуться, запустив заболевание, мы рассказывали в статье «Осложнения пульпита».
Профессиональная диагностика
Чтобы установить точный диагноз, стоматолог опрашивает пациента: когда начались проблемы, боли какого характера беспокоят, их продолжительность и места локализации. Затем идет осмотр ротовой полости и зондирование.
Дополнительно проводятся исследования ЭОД (электроодонтометрией), термометрией – реакцией на холодное и горячее, рентгенографией, компьютерной диагностикой. Все данные, собранные при диагностировании, позволяют исключить другие возможные заболевания: глубокий кариес, острую форму пульпита, обострения хронического периодонтита.

Основные задачи лечения
Основными задачами лечения заболевания являются: ликвидация боли и воспаления, предупреждение заражения соседних с зубными тканей, воссоздание анатомической формы и функций поврежденного зуба.
Хроническое течение болезни приводит к необратимым изменениям тканей пульпы. Поэтому лечение хронического пульпита подразумевает хирургическое вмешательство. Консервативный способ не подходит для этой формы заболевания.
Чтобы снизить чувствительность тканей зуба, стоматолог предварительно блокирует тройничный нерв инъекцией местного анестетика: «Артикаина» с адреналином, «Бувикаина».
Удаление пульпы
Лечение проходит в несколько этапов. Сначала препарируют кариозные участки или высверливают пульпу до пульпарной камеры, с ликвидацией ее перегородки. Обработанную полость тщательно ополаскивают антисептиком. Затем удаляют часть или всю пульпарную ткань. В отдельных случаях перед удалением на один-семь дней на пульпу накладывают «умертвляющую» пасту.
При удалении всей пульпы понадобится тщательное очищение корневых каналов от остатков пульпарных тканей, расширение специальными инструментами и повторная обработка антисептиком. Особое внимание уделяется корням зуба. Сначала ставят временную пломбу. Стоматолог должен проверить эффективность своей работы с помощью рентгена.

Этапы лечения заболевания
Если в камере осталась часть живой пульпы, между ней и пломбой укладывают лечебную и фиксационную прокладки. Через несколько дней временную пломбу заменяют постоянной. Последние этапы: шлифовка, полировка, восстановление эстетичной формы зубной коронки.
Если вам есть, что добавить, оставьте, пожалуйста, комментарий.
Поставьте, пожалуйста, лайк и поделитесь статьей с друзьями.
Источник: svezhiyrot.ru
По каким симптомам можно определить хронический пульпит
Хронический пульпит представляет собой воспаление нервов и сосудов зуба. Это влечет за собой структурные и функциональные изменения в тканях, приводящие к ярко выраженному болевому синдрому, а также повышенной чувствительностью при воздействии термических раздражителей, кислого или сладкого. Крайне важно своевременное лечение зубов, чтобы предотвратить развитие заболевания, которое может привести к необходимости удаления зуба или его сложного восстановления.
Содержание
Особенности заболевания и его формы
Хронический пульпит – наличие воспаления в пульпе зуба, который приводит к ярко выраженным изменениям в тканях. Он диагностируется у людей среднего возраста. У детей, как и у пожилых людей, заболевание встречается редко.
Виды заболевания зависят от формы протекания, а также причин возникновения пульпита. Можно выделить такие формы.
Фиброзный пульпит
При данной форме полость зуба остается закрытой. Пульпа имеет сероватый оттенок. Характерной особенностью является разрастание фиброзной ткани.
При обострении хронического фиброзного пульпита наблюдается отечность тканей и воспаление. При отсутствии качественного и своевременного лечения может возникнуть абсцесс и гангрена. Заболевания может сопровождаться повышенной температурой тела, ознобом и общим недомоганием.
Язвенно-некротический пульпит
При этой форме болезни наблюдается открытая полость зуба. На пульпе зуба замерен дефект, который является характерным признаком язвенного процесса. Пульпа отекает и становится рыхлой. В некоторых случаях возникают и очаги уплотнения. Пораженная область пульпы некротизируется. Уровень лейкоцитов возрастает.
При язвенно-некротической форме заболевания поражаются более глубокие участки пульпы. Они склерозированы, а в некоторых случаях наблюдается развитие воспалительного процесса. Если вовремя не обратиться к специалисту, может развиться гангрена пульпы.
Гипертрофический пульпит
Патология отличается от других видов пульпита наличием характерных особенностей, которые позволяют с легкостью поставить диагноз. Характерным признаком являются полиповидные разрастания в мягкие ткани.
Пульпа отекает. Наблюдается уплотнение в корневой части зуба. Поверхность пораженного участка покрывается некротизированной тканью. В некоторых случаях наблюдается полное или частичное разрушение дентильного слоя. Если вовремя не вылечить заболевание, оно может привести к гангрене пульпы.
Быстрее всего прогрессирует фиброзный и язвенный пульпит. Терапия назначается в зависимости от формы патологии, ее причины и степени развития. Поэтому требуется своевременная диагностика и лечения хронического пульпита.
Причины
Среди причин развития пульпита, в первую очередь, следует выделить воздействие болезнетворных микроорганизмов в глубоких слоях зуба, пораженного кариесом.
По теме
Все о гнойном пульпите
- Мария Константиновна Тевс
- 23 июля 2018 г.
Чаще всего заболевание возникает из-за стафилококков, лактобактерий, а также продуктов распада их жизнедеятельности и токсинов, которые выделяются при распаде твердой ткани. Инфекция проникает в полость при повреждении твердой оболочки, которая располагается между пульпой и полостью.
Также заболевание может возникнуть при механическом повреждении зуба, которое может наблюдаться при лечении кариеса или травме коронковой части зуба. Однако существуют и другие причины развития заболевания. К ним относится:
- Запущенная форма кариеса. Если вовремя не вылечить кариес, инфекция проникает в глубокие слои пульпы. В результате чего, болезнетворные микроорганизмы вызывают воспаление тканей.
- Нарушения в процессе лечения. Хронический пульпит может возникнуть в том случае, если во время лечения кариеса были удалены не все пораженные заболеванием ткани. Поэтому ткани продолжаются разрушаться, а воспалительный процесс доходит до тканей пульпы. Заболевание может развиться и в том случае, если в процессе лечения ткани пульпы были пересушены или обожжены.
- Нарушение органического состава зубов. Дефицит фтора, кальция и других минералов в тканях дентина также может стать причиной развития заболевания. Предотвратить заболевание может правильное питание, а также использование качественных средств для гигиены ротовой полости.
- Некоторые заболевания полости рта. Хронический пульпит не всегда возникает из-за инфекции в ротовой полости. В некоторых случаях болезнетворные микроорганизмы проникают в пульпу через верхушечное отверстие при остите, остеомиелите или периодонтите.
- Использование ортодонтических систем. Ношение брекетов, протезов и других ортодонтических систем может негативным образом повлиять на состояние зубов. Под системами можно возникать инфекция или воспаление. Поэтому следует регулярно посещать стоматолога, чтобы проверять ортодонтические системы и состояние зубов под ними.
На практике заболевания чаще всего развивается при наличии нескольких провоцирующих факторов. К тому же риск развития патологии выше при снижении общего и местного иммунитета.
Симптомы
Хроническая форма заболевание редко вызывает неприятные симптомы. Острое заболевание сопровождается болью и другими неприятными признаками. После перехода острого заболевание в хроническую форму, характерные признаки возникают только при обострении патологического процесса.
Источник: dentalblog.ru
