Пульпит в гинекологии
Пульпит гинекология
Пульпит гинекология
Кольпит — воспаление слизистой оболочки влагалища.
Этиология кольпита — чаще инфекционная, вызванная трихомонадами, грибами кандида, вирусами генитального герпеса, цитомегаловирусом, микоплазмами, уреаплазмами, кишечной флорой, условно-патогенными возбудителями (эшерихии, протей, гемофильная вагинальная палочка и др.).
Клиника кольпита. По течению различают 3 стадии: острую, подострую, хроническую.
Симптомы кольпита
При остром кольпите больные предъявляют жалобы на следующие симптомы: выделения (обильные, умеренные, серозные, гнойные выделения); чувство тяжести в области влагалища, иногда внизу живота; зуд, жжение в области влагалища; иногда боль при мочеиспускании.
При осмотре с помощью зеркал: выраженная гиперемия и отёк слизистой оболочки влагалища ; петехиальные высыпания; красноватые узелки (инфильтраты, пигментные образования эпителиального покрова); возможны эрозивные участки слизистой оболочки.
В подострой стадии кольпита клинические проявления выражены умеренно (боли стихают, количество выделений, выраженность гиперемии и отека слизистой уменьшаются).
В хронической стадии кольпита клинические проявления выражены незначительно. Течение длительное, характеризуется наличием рецидивов. Основным симптомом является выделения из половых путей серозного, иногда гнойного характера, часто возникает ощущение зуда.
Обследование при кольпите
I. Объективное обследование:
• исследование органов малого таза проводят в период наиболее выраженных выделений без предварительного подмывания половых органов и лечения выделений;
• осмотр наружных половых органов и внутренних поверхностей бедер (наличие воспалительных изменений, отёка, изъязвлений), осмотр устья уретры и выводных протоков больших желез преддверия влагалища, наличие выделений на наружных половых органах;
• внутреннему гинекологическому исследованию должен предшествовать осмотр влагалища и шейки матки в зеркалах, с проведением необходимых клинико-лабораторных тестов;
• бимануальное и ректальное исследование.
II. Клинико-лабораторная диагностика
— микроскопия выделений из цервикального канала, влагалища и уретры на бактериальную флору, в том числе на трихомонады, гарднереллы, гонококки и грибы;
— бактериологический посев нативного материала с выделением возбудителя и определением его чувствительности к антибиотикам (желательно — не ранее, чем через 3 недели после приема антибактериальных препаратов);
— мазок на онкоцитологию.
— общий анализ крови; общий анализ мочи; анализ крови на RW, ВИЧ; посев на гонококк;
— диагностика инфекций, передаваемых половым путем (герпетической, папилломавирусной, хламидийной, микоплазменной, уреаплазменной);
— кольпоскопия (таблица 2.2.).
Пульпит в гинекологии

На сегодняшний день статистика показывает, что такое заболевание зубов как пульпит довольно часто встречается в гинекологии. И так, давайте же разберемся, какое отношение имеет болезнь зубов к гинекологии. Пульпит в гинекологии встречается довольно часто, и по большей части у беременных женщин, в силу того, что микрофлора ротовой полости разрушается и возникает кариес, который без должного лечения чреват вызвать серьезные осложнения.
Каждая уважающая себя будущая мать, при беременности будет стараться вести здоровый образ жизни, изменение рациона, отказ от привычного образа жизни, принятие определенной пищи может вызвать заболевание зубов, так как гигиена ротовой полости может ухудшится из за отказа посещать зубного врача, ведь без анестетиков лечить зубы практически невозможно, уж лучше побывать в аду, чем столкнутся с этим. Таким образом, перед беременной женщиной стоит довольно сложный выбор, что лучше, терпеть невыносимые зубные боли ради будущего малыша или все же обратиться к стоматологу и вылечить больной зуб? Следует отметить, что вовсе необязательно посещать стоматолога при возникновении пульпита или кариеса, однако Вам придется обезболить поврежденный зуб анальгетиком, что вероятно, может негативно сказаться на состоянии беременности.
Пульпит при беременности
Исходя из всего вышесказанного возникает логичный со всех сторон вопрос: «Возможно ли вылечить пульпит в состоянии беременности?» Ответ конечно же — да, пульпит у беременных можно вылечить. Хочется отметить, что эту болезнь не просто можно вылечить, а это является крайней необходимостью, поскольку данная хворь может распространить по всему организму вредоносные бактерии и микроорганизмы, что точно негативно скажется на здоровье вашего будущего малыша. Существует некий миф о том, что использование мышьяка в стоматологических клиниках нанесет вред ходу эмбрионального развития, однако это распространенное заблуждение. Необходимо помнить о том, что мы живем в 21-ом веке и на сегодняшний день мышьяк практически не используется в качестве угнетающего нерв препарата в современных и оборудованных клиниках.
Абсолютно каждый стоматолог, да и вообще любой врач даст Вам понять, что лечение пульпита при беременности является необходимой мерой, так как приобретенные в запущенном состоянии бактерии могут нанести непоправимый вред вашему плоду и тогда о вреде мышьяка беспокоится уж точно не придется. Существует множество рекомендаций касательно лечения пульпита при беременности. Первое из них и самое главное то, что лечение необходимо проводить под строгим присмотром врача, никакого самолечения и в мыслях быть не должно. Второе, что нужно сказать, все таки лечение нужно сократить к минимуму.
Самая главная задача стоматолога в данном случае это сохранить ту часть зуба, которая не пострадала от кариеса, а также избавить пациентку от боли, ведь зубная боль известна своей силой и не каждый человек сможет терпеть это долго. Проводить лечение лучше всего во втором триместре беременности, поскольку в данный период плод будет надежно защищен плацентой и попадание в него различной инфекции исключено.
Вагинальный кольпит: причины и лечение
Вагинальный кольпит, он же вагинит, относится к женским гинекологическим заболеваниям, характер заболевания воспалительный, проявляется на слизистой оболочке влагалища. Болезнь возникает путём размножения болезнетворных микроорганизмов, бактерий, а так же возбудителем является кишечная палочка, трихомонады и кандидозные грибки.
Причины возникновения
Вагинит даст о себе знать при сниженной функции яичников, снижении иммунитета, нарушении личной гигиены. Причинами заболевания могут стать: нарушение репродуктивно-половой системы женщины, гормональные сбои, изменения в слизистой среде влагалища. К механическим причинам можно отнести: частое спринцевание, пренебрежение и неправильное использование контрацептивов.
Две формы протекания
 Коварное заболевание вагинит, как правило, имеет две формы протекания: острая и хроническая. Для острой формы характерны болезненные ощущения и обильные выделения в области влагалища, тяжесть в нижней части живота, чуть реже жжение и зуд во время мочеиспускания. Воспалительный процесс из слизистой влагалища может перейти в область шейки матки или наружных половых органов женщины. Специфика заболевания зависит от возбудителя, то есть болезнетворного микроорганизма. Необходимо так же отметить, что немаловажным фактором для начала заболевания является состояние иммунной системы женщины и ее возраст.
Коварное заболевание вагинит, как правило, имеет две формы протекания: острая и хроническая. Для острой формы характерны болезненные ощущения и обильные выделения в области влагалища, тяжесть в нижней части живота, чуть реже жжение и зуд во время мочеиспускания. Воспалительный процесс из слизистой влагалища может перейти в область шейки матки или наружных половых органов женщины. Специфика заболевания зависит от возбудителя, то есть болезнетворного микроорганизма. Необходимо так же отметить, что немаловажным фактором для начала заболевания является состояние иммунной системы женщины и ее возраст.
Далее попробуем рассмотреть некоторые виды острого вагинита:
- трихомонадный кольпит проявляется пенистыми желто-зелеными выделениями с неприятным запахом, вследствие чего вызывают чувство жжения;
- грибковый кольпит можно отличить по белым творожистым выделениям (случается, что проявляются из-за длительного приёма антибиотиков).
Хроническая форма заболевания проявит себя вялым воспалительным процессом и не ярко выраженными симптомами: специфичные выделения из влагалища, бели, зуд и неприятные ощущения. В ряде случаев заболевание может протекать без симптомов.
Течение болезни
Если воспаление началось у молодых девушек, то такое заболевание называют вагинитом. Оно проявляет себя воспалением наружных половых органов, и относят его к вульвовагиниту. Как правило, возбудителем являются бактерии, но бывают случаи, когда болезнь проявляет себя как аллергическая реакция организма. Зачастую заболевание из острой переходит в хроническую форму, сопровождаясь небольшими выделениями. Острый вульвовагинит у девочек встречается реже, основными причинами возникновения являются инфекции, либо присутствие во влагалище инородных предметов. У женщин с возрастом данное заболевание возникает на фоне возрастных изменений в слизистой среде влагалища, в основном, из-за его высыхания. Такое случается на фоне гормонального изменения, снижение выработки эстрогена и следственно истончения стенок влагалища. Складки влагалища сглаживаются, вследствие чего слизистая легко травмируется, и в нее попадают различные возбудители. Вагинальный кольпит в менопаузе проявляется появлением гноевидными выделениями и зудом половых органов.
Лечение данного заболевания заключается в подавлении микроорганизма – возбудителя. Потому так важно для лечащего врача выявить сам возбудитель, после чего, как правило, необходимо пройти лечение антибиотиками, воздействующими именно на него. Очень важно при кольпите соблюдать режим дня и правильное питание. Симптомы и характер заболевания напрямую зависит от общего состояния здоровья женщины. Если говорить о профилактике, то необходимо отметить такие мероприятия, как: соблюдение гигиены половых органов, своевременное посещение врача, здоровый сон и правильное питание, снижение утомляемости и стрессового воздействия окружающей среды.
Источник: profimedspb.ru
Кольпит
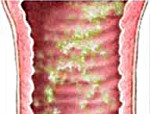
Кольпит (вагинит) – воспалительный процесс во влагалище вследствие его инфицирования, обменных, эндокринных нарушений, травм. Признаками заболевания служат обильные бели, зуд, боли во влагалище и внизу живота. Запущенность воспалительного процесса во влагалище может привести к срастанию его стенок восхождению инфекции и развитию воспалительных заболеваний матки и придатков, эрозии шейки матки и, как следствие, – внематочной беременности или бесплодию.Основная диагностика кольпита включает кольпоскопию и бактериологическое исследование.
Общие сведения
Кольпит (синонимы: неспецифический кольпит, вагинит) – заболевание инфекционно-воспалительного характера, при котором происходит поражение слизистой оболочки влагалища условно-патогенной микрофлорой (стафилококком, стрептококком, протеем, кишечной палочкой, гемофильной палочкой, а также грибками из рода Candida и т.д.) Может протекать в острой, подострой, и хронической (с рецидивами) формах. Кольпит часто встречается у женщин детородного возраста, но может развиться в пожилом и даже детском возрасте.
Развитию воспалительного процесса при кольпите способствуют причины, как общего, так и местного характера. В зависимости от локализации первоначального очага инфекции выделяют:
- первичные кольпиты – сразу развиваются во влагалище
- вторичные кольпиты: восходящие – при проникновении инфекции во влагалище из вульвы и нисходящие – при переходе воспалительного процесса из матки.
Также различают серозно-гнойный и диффузный вагиниты (кольпиты). Клинические проявления серозно-гнойного вагинита очень разнообразны: от незначительного воспаления слизистой влагалища до выраженного отека и эрозирования слизистой с обильными гнойными выделениями.

Причины кольпита
В норме естественная микрофлора влагалища представлена преимущественно молочно-кислыми бактериями. Кислая реакция секрета предохраняет гениталии от проникновения и размножения посторонних микроорганизмов. Факторы, пагубно влияющие на микрофлору, снижающие местный иммунитет слизистых половых органов и сопротивляемость организма в целом, провоцируют усиленный рост условно-патогенных микроорганизмов и развитие воспаления.
К факторам, увеличивающим риск развития неспецифического вагинита, относятся:
- острые и хронические заболевания внутренних органов, ведущие к снижению иммунных реакций организма (в том числе воспалительные процессы в яичниках, матке и маточных трубах);
- инфекции с половым путем передачи (трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз);
- нарушения в работе эндокринной системы (ожирение, сахарный диабет, гипофункция яичников);
- чрезмерное употребление лекарственных средств, в том числе длительные курсы лечения антибиотиками;
- аллергические реакции на гигиенические и контрацептивные средства (тампоны, презервативы, свечи и т.п.);
- химические, механические или термические травмы слизистой гениталий (при проведении медицинских манипуляций: миниаборт, медаборт, введение внутриматочных спиралей, спринцевание и т.д.);
- анатомические изменения влагалища (снижение тонуса и опущение его стенок, зияние половой щели);
- нарушения питания и атрофические процессы в слизистой оболочке влагалища при сосудистых нарушениях и в период менопаузы;
- несоблюдение правил личной гигиены.
В детском возрасте развитию кольпита способствуют: проникновение инфекции во влагалище с кровотоком (при ангине, скарлатине), аллергические реакции организма, а также попадание инородных предметов во влагалище. Обычно воспаление носит острый характер и связано с инфекционными заболеваниями организма в целом. В пожилом возрасте снижение гормонального фона приводит к изменениям в слизистой оболочке гениталий, она истончается, становится сухой, возникают микротравмы и воспаление.
Симптомы кольпита
В зависимости от возбудителя, степени тяжести и остроты заболевания симптомы кольпита могут различаться. Для острого неспецифического вагинита характерны:
- выделения в большом количестве (слизистые, слизисто-гнойные, иногда кровянистые) с неприятным (иногда зловонным) запахом;
- зуд и жжение, вызванные раздражающим действием патологических выделений;
- отечность и покраснение слизистых оболочек влагалища и наружных половых органов;
- болевые ощущения внизу живота и половых органах (чувство распирания, давления);
- болезненность при мочеиспускании.
При хроническом течении вагинита боли не выражены, нарушения общего самочувствия обычно не наблюдается. Пациенты отмечают бели, чувство жжения и зуд, изъязвление слизистой половых органов. При хроническом кольпите отмечается вялое течение с периодически возникающими обострениями.
Кольпит может проявляться в виде вульвовагинита, при котором покраснение и раздражение переходит на наружные половые органы и внутреннюю поверхность бедер и ягодицы, часто сочетается с цервицитом, уретритом, псевдоэрозией шейки матки.
Из-за неприятных болезненных ощущений снижается сексуальная активность женщины, подавляется желание интимной близости. Также отечность и болезненность стенок влагалища делает невозможным внутреннее обследование с помощью зеркал.
При появлении схожих симптомов необходима консультация гинеколога для обследования и точной диагностики. Лечение вагинита на начальной стадии более эффективно и помогает избежать осложнений. В тяжелых случаях воспалительные процессы могут затронуть внутренние половые органы (матку, придатки) и вызвать эндометрит, эрозии шейки матки, привести к бесплодию.
Диагностика кольпита
Диагностировать кольпит можно при осмотре влагалища и шейки матки с помощью зеркал. При остром течении вагинита складки слизистой влагалища рыхлые, ярко окрашены, сильно утолщены и отечны, покрыты налетом из серозных или гнойных пленок. При прикосновении и соскабливании налета стенки влагалища повреждаются и могут кровоточить. В тяжелых случаях наблюдается эрозирование эпителия слизистой оболочки. При хроническом течении кольпита дефекты слизистой мало выражены, выделения незначительные.
Кольпоскопия позволяет более точно увидеть характер изменений стенок слизистой оболочки и поставить точный диагноз. Также важную информацию дает микроскопия мазков из влагалища, канала шейки матки, уретры. При неспецифическом вагините выявляется большое количество лейкоцитов в мазке (от 30 до 60 и более при N до 15 в поле зрения), много клеток опущенного эпителия, снижение количества лактобактерий, появление посторонней микрофлоры (3 и 4 степень чистоты).
Бактериоскопическое исследование мазков и бакпосев позволяют провести идентификацию микроорганизмов (грампринадлежность, вид, особенности морфологии). Очень часто при кольпите обнаруживается ассоциация различных бактерий. Обнаружить сопутствующую гинекологическую патологию позволяет ультразвуковое исследование органов малого таза.
Лечение кольпита
В лечении кольпита современная гинекология эффективно применяет общие и местные методы терапии. Лечение, как правило, комбинированное и подбирается в зависимости от вида кольпита, возраста пациентки, сопутствующих заболеваний и т. п.
Местное лечение заключается в санации наружных половых органов и влагалища (обмывание и спринцевание отваром шалфея, ромашки, хлорфиллипта, раствором калия перманганата, цинка сульфата, риванола и др.). Показано введение во влагалище тампонов с облепиховым маслом, противомикробные вагинальные свечи и таблетки. При упорном, выраженном течении кольпита применяются местные антибиотики с учетом чувствительности возбудителя (эмульсии, растворы), физиотерапевтические процедуры.
Общая терапия направлена на лечение сопутствующих гинекологических, обменных, эндокринных заболеваний, нормализацию гормонального и иммунного фона организма. Во время курса лечения кольпита рекомендуется воздержаться от интимных отношений, также показано обследование, а при необходимости, и лечение другого полового партнера. В период лечения кольпита назначается щадящая, преимущественно кисло-молочная и растительная диета, из рациона исключаются острые, соленые, копченые блюда, раздражающе действующие на слизистые оболочки, ограничивается употребление жидкости (для уменьшения отеков слизистых).
В заключительной стадии лечения кольпита назначаются препараты, способствующие восстановлению естественной флоры влагалища и повышению его защитных свойств. Для контроля излеченности кольпита берутся мазки на 4-5 день менструации у женщин репродуктивного периода, у девочек и женщин в менопаузе – после прохождения курса лечения. Для профилактики рецидивов заболевания курс лечения следует повторить через 4-5 месяцев.
Профилактика кольпитов
Профилактика неспецифического вагинита (кольпита) главным образом сводится к тщательному соблюдению гигиены половых органов, половой жизни, своевременному лечению генитальных и общих заболеваний, исключению провоцирующих факторов, полноценному отдыху. Изменение характера выделений и менструального цикла должно стать поводом немедленного обращения к гинекологу. При хроническом рецидивирующем вагините необходимо проведение ПЦР-диагностики половых инфекций (хламидии, микоплазмы, трихомонады, гарднереллы, вируса простого герпеса и др.).
Предупреждение вульвовагинита у девочек состоит, прежде всего, в адекватных гигиенических процедурах, общеоздоровительных мероприятиях, лечении очагов хронической инфекции. Как правило, при правильном лечении кольпит не представляет серьезной угрозы состоянию здоровья пациентки. Однако, игнорирование кольпита, самолечение и несоблюдение мер профилактики способны серьезно отрицательно повлиять на репродуктивное здоровье женщины.
Источник: www.krasotaimedicina.ru
Что такое пульпит по-женски

Пульпитом называется воспаление сосудисто-нервного пучка зуба. У мужчин и женщин заболевание протекает одинаково. Методы терапии отличаются только в том случае, когда патология обнаруживается у пациентки, ожидающей ребенка. Некоторые женщины задаются вопросом, что такое пульпит матки. Следует иметь в виду, что такой патологии не существует. Большинство пациенток путают описываемое стоматологическое заболевание с кольпитом.
Симптомы пульпита матки
Это заболевание подразумевает именно зубную патологию. Основным признаком пульпита является боль. Она может быть кратковременной или длительной. Симптомы острого и хронического пульпита отличаются. Если заболевание находится в начальной стадии, то ему характерна приступообразная боль, которое нарастает в ночное время. Дискомфорт увеличивается при появлении раздражителя и сохраняется на протяжении десяти-пятнадцати минут после его устранения. Хронической форме пульпита характерны:
- ноющая боль;
- выраженное воспаление;
- реагирование зуба на холод и тепло.
В некоторых случаях пациент не ощущает дискомфорт. Патология обостряется периодически. Поэтому многие больные затягивают с походом к врачу. Довольно часто при острой и хронической форме пациенты не могут указать, какой зуб у них поражен.

Причины болезни
Развитие патологии провоцирует попадание микробов и продуктов жизнедеятельности в пульпу. В некоторых случаях заболевание возникает в результате неправильного лечения кариеса. Пульпит начинает развиваться вследствие:
- травмирования зуба;
- некачественной механической обработки;
- действия химических веществ.
Данная патология может появиться из-за несоответствующего лечения пародонтита. Также раздражители оказываются в ротовой полости вследствие развития сепсиса, гайморита, остеомиелита и тонзиллита. Микробы попадают в пульпу из очага инфекции с током крови.
К какому врачу обратиться?
Если пациентка не знает, что такое пульпит и кто лечит кольпит матки, то ей необходимо иметь в виду, что терапией данных заболеваний занимаются разные специалисты. При возникновении проблем с женскими половыми органами, следует обратиться к гинекологу. Лечением пульпита занимается:
Перед тем, как начать осмотр и назначить терапию, врач должен узнать о состоянии здоровья пациента. Для этого стоматологу следует собрать анамнез больного. Вопросы специалиста на приеме будут приблизительно следующими:

- Как давно появился дискомфорт в ротовой полости?
- У вас был кариес? Как происходило его лечение?
- Вы болели инфекционными патологиями?
После беседы доктор должен осмотреть пациента. При необходимости назначается дополнительное обследование. После этого стоматологом ставится окончательный диагноз.
Эффективные методы лечения
Главной целью терапии является нейтрализация пораженных участков. В ходе традиционного лечения зуб чистится и обрабатывается специальными средствами. Биологический метод применяется, если пульпит был обнаружен во время терапии кариеса. Хирургический способ заключается в полном или частичном удалении пульпы. В ходе данной методики обязательно применяются:
- наркоз;
- антисептики;
- пломбирование.
Лечение пульпита у беременных женщин заключается в использовании щадящей терапии. Стоматолог должен приложить все усилия, чтобы сохранить зуб и не навредить ребенку. После лечения пациентка обязана некоторое время наблюдаться у специалиста, чтобы удостовериться в том, что терапия прошла успешно и нет никаких осложнений.
Источник: bolezni.zdorov.online
Вагинальный кольпит: причины и лечение
Вагинальный кольпит, он же вагинит, относится к женским гинекологическим заболеваниям, характер заболевания воспалительный, проявляется на слизистой оболочке влагалища. Болезнь возникает путём размножения болезнетворных микроорганизмов, бактерий, а так же возбудителем является кишечная палочка, трихомонады и кандидозные грибки.
Причины возникновения
Вагинит даст о себе знать при сниженной функции яичников, снижении иммунитета, нарушении личной гигиены. Причинами заболевания могут стать: нарушение репродуктивно-половой системы женщины, гормональные сбои, изменения в слизистой среде влагалища. К механическим причинам можно отнести: частое спринцевание, пренебрежение и неправильное использование контрацептивов.
Две формы протекания
 Коварное заболевание вагинит, как правило, имеет две формы протекания: острая и хроническая. Для острой формы характерны болезненные ощущения и обильные выделения в области влагалища, тяжесть в нижней части живота, чуть реже жжение и зуд во время мочеиспускания. Воспалительный процесс из слизистой влагалища может перейти в область шейки матки или наружных половых органов женщины. Специфика заболевания зависит от возбудителя, то есть болезнетворного микроорганизма. Необходимо так же отметить, что немаловажным фактором для начала заболевания является состояние иммунной системы женщины и ее возраст.
Коварное заболевание вагинит, как правило, имеет две формы протекания: острая и хроническая. Для острой формы характерны болезненные ощущения и обильные выделения в области влагалища, тяжесть в нижней части живота, чуть реже жжение и зуд во время мочеиспускания. Воспалительный процесс из слизистой влагалища может перейти в область шейки матки или наружных половых органов женщины. Специфика заболевания зависит от возбудителя, то есть болезнетворного микроорганизма. Необходимо так же отметить, что немаловажным фактором для начала заболевания является состояние иммунной системы женщины и ее возраст.
Далее попробуем рассмотреть некоторые виды острого вагинита:
- трихомонадный кольпит проявляется пенистыми желто-зелеными выделениями с неприятным запахом, вследствие чего вызывают чувство жжения;
- грибковый кольпит можно отличить по белым творожистым выделениям (случается, что проявляются из-за длительного приёма антибиотиков).
Хроническая форма заболевания проявит себя вялым воспалительным процессом и не ярко выраженными симптомами: специфичные выделения из влагалища, бели, зуд и неприятные ощущения. В ряде случаев заболевание может протекать без симптомов.
Течение болезни
Если воспаление началось у молодых девушек, то такое заболевание называют вагинитом. Оно проявляет себя воспалением наружных половых органов, и относят его к вульвовагиниту. Как правило, возбудителем являются бактерии, но бывают случаи, когда болезнь проявляет себя как аллергическая реакция организма. Зачастую заболевание из острой переходит в хроническую форму, сопровождаясь небольшими выделениями. Острый вульвовагинит у девочек встречается реже, основными причинами возникновения являются инфекции, либо присутствие во влагалище инородных предметов. У женщин с возрастом данное заболевание возникает на фоне возрастных изменений в слизистой среде влагалища, в основном, из-за его высыхания. Такое случается на фоне гормонального изменения, снижение выработки эстрогена и следственно истончения стенок влагалища. Складки влагалища сглаживаются, вследствие чего слизистая легко травмируется, и в нее попадают различные возбудители. Вагинальный кольпит в менопаузе проявляется появлением гноевидными выделениями и зудом половых органов.
Лечение
Лечение данного заболевания заключается в подавлении микроорганизма – возбудителя. Потому так важно для лечащего врача выявить сам возбудитель, после чего, как правило, необходимо пройти лечение антибиотиками, воздействующими именно на него. Очень важно при кольпите соблюдать режим дня и правильное питание. Симптомы и характер заболевания напрямую зависит от общего состояния здоровья женщины. Если говорить о профилактике, то необходимо отметить такие мероприятия, как: соблюдение гигиены половых органов, своевременное посещение врача, здоровый сон и правильное питание, снижение утомляемости и стрессового воздействия окружающей среды.
Источник: doktorinternet.ru
Пульпит зуба
Пульпит – воспаление пульпы, реакция на раздражающий фактор. Внутри пульпы множество нервных клеток, поэтому зубная боль бывает сильной, под действием температурных раздражителей и в ночное время болезненность обостряется.
Почему развивается пульпит
Наиболее частая причина – глубокий кариес. Углубляясь, кариозная полость становится причиной проникновения в ткани пульпы микробов. Инфекция может попасть непосредственно на пульпу (прямое проникновение) или через дентальные канальцы в толще дентина.
Инфицирование пульпы и возникновение пульпита может происходить: через зубную коронку (как осложнение кариеса), через открытую верхушку корня (ретроградный пульпит).
- Результатом откладывания визита к врачу может быть переход пульпита в периодонтит, а это уже более сложное заболевание.
- Патогенные микроорганизмы быстро размножаются в кариозных полостях и под некачественно установленными пломбами. Результат их жизнедеятельности – главная причина пульпита.
- Начало воспалительного процесса происходит в инфицированном участке, откуда патогенная микрофлора попадает в корневую пульпу.
- При травматических повреждениях (переломах и сколах зуба).
- При воздействии химических и температурных факторов.
Во многих случаях больной зуб приходится удалить и получить смещение соседних зубов, нарушение прикуса, заболевание кишечника и желудка.
После длительных болей, вызванных пульпитом, может появиться флюс, когда нерв отмирает, а в канале образовывается гной. В свою очередь флюс может перейти в свищ.
Почему развивается ретроградный пульпит
Происходит заражение пульпы через кровь:
- При инфекционных заболеваниях;
- При инфицировании гайморовой пазухи;
- В результате инфицирования пародонтальных карманов.
- Из-за ошибки врача:
- При перегреве во время препарирования;
- При вскрытии пульповой камеры и установке пломбы;
- Из-за неправильной обточки зуба под коронку.
Зуб, в котором развился пульпит, проявляет себя сразу.
Как проявляется пульпит
Общий симптом для всех форм заболевания – сильная болезненность.
Так как воспаление сопровождается отеком и увеличением пульпы в размере, происходит сдавливание нервных клеток. Со временем нерв отмирает, происходит некроз.
Острый пульпит отличается приступообразными болями с явной локализацией. Боли кратковременные, усиливаются при температурных раздражителях и ночью. Обследование выявляет глубокую полость, зондирование дна болезненно.
Острый диффузный пульпит характеризуется более продолжительными болевыми приступами с короткими промежутками. Выраженная реакция на температурные раздражители. Тип пульпита помогает установить исследование на электровозбудимость.
При хронических пульпитах проявления более приглушенные. Хронический фиброзный пульпит дает:
- Незначительную кратковременную боль;
- Замедленную реакцию на холод;
- Зондирование показывает сообщение между кариозной и зубной полостями;
- У верхушки корня наблюдается разрежение кости (видно на рентгеновском снимке).
Хронический гангренозный пульпит проявляется болями в ответ на прием горячей пищи и гнилостный запах, происходит распространение боли в зону прохождения тройничного нерва. Рентген может показать деструкцию околоверхушечной ткани.
Хронический гипертрофический пульпит проявляется как разросшаяся кровоточивая пульпа, создающая небольшие боли при еде. Отсутствие своевременного лечения приводит к некрозу пульпы, процесс распространяется на околоверхушечные ткани, развивается периодонтит.
Диагностика пульпита
Основанием для диагностирования являются жалобы пациентов и инструментальный осмотр:
- Выявляется кариозная полость, в которой находится размягченный дентин;
- Зуб болезненно реагирует на изменение температуры;
- Простукивание, как правило, проблему не обозначает, в месте контакта кариозной полости с пульпой наблюдается резкая болезненность;
Характер и глубину процесса можно уточнить при помощи рентгенологического исследования и электроодонтодиагностики.
Лечение пульпита
Основные методы лечения – биологический и консервативный. Целью является восстановление функциональности. Используется при травматическом пульпите или вскрытии зубной полости случайно.
Используются методы, схожие с лечением кариеса, с той разницей, что основной упор делается на дезинфекцию медикаментозную обработку.
- Антисептические средства;
- Антибиотики;
- Гидролитические ферменты для восстановления в кишечнике полезных бактерий.
Лечение проводится поэтапно:
- На дно полости накладывают лечебные пасты для прекращения воспалительного процесса и регенерации;
- Дно закрывают;
- Через 5-6 суток, если отсутствуют жалобы, устанавливают постоянную пломбу.
После проводимых мероприятий рекомендуется особенно тщательно ухаживать за ротовой полостью и не допускать развитие кариеса.
Качественное лечение пульпита обеспечивает стоматология в Москве, в клинике РАН. Длительность лечения и используемый алгоритм во многом определяется состоянием зуба.
На первичном приеме врач оценит состояние в данные момент и сообщит о том, какие мероприятия необходимо проводить.
Если состояние пораженного зуба позволит, и клиент будет готов, лечение может быть проведено за один прием – при отсутствии серьёзных повреждений и глубокого распространения инфекции.
В более сложных случаях необходимо не менее двух посещений врача – для обеззараживания полости зуба и лечения каналов.
Возможна корректировка схемы лечения в зависимости от реакции патологически измененного зуба.
В отдельных случаях требуется удаление пульпы. Корневая часть может быть сохранена (при возможности) и в дальнейшем восстановлена. Платная стоматология предполагает индивидуальный расчет стоимости лечения в каждом случае. Клиника РАН предлагает доступную цену лечения пульпита и выгодную стоимость других услуг. Более подробную информацию можно получить у врача или по телефону+7 (499) 400-47-33.
Источник: www.ckbran.ru
Пульпит
Пульпит – заболевание, проявляющееся воспалением пульпы – внутренних мягких тканей зуба, которые располагаются в пульповой камере и зубных каналах и содержат нерв, сосуды, питающие зуб, и соединительную ткань.
Чаще всего пульпит является осложнением кариеса, хотя существуют и другие причины его возникновения.
Причины
Биологические
- осложнение глубокого кариеса, когда сформировавшаяся полость достигает пульпы и туда беспрепятственно проникает инфекция;
- проникновение инфекции из кариозной полости при ненарушенной целостности пульповой камеры – через микроскопические дентинные канальцы;
- ретроградный путь – инфекция, при наличии выраженного гнойно-воспалительного процесса (пародонтоз, остеомиелит) попадает в зуб через верхушку его корня, где располагается т. н. апикальное отверстие, в которое входят сосуды и нерв.
Физические
- травма зуба с нарушением целостности пульповой камеры – например, перелом коронки зуба при сильном механическом воздействии;
- патологическая стираемость зубов в силу индивидуальных особенностей организма и сопутствующих патологических состояний (сахарный диабет, остеопороз и др.);
- нарушения правил выполнения некоторых врачебных манипуляций – перегрев зуба при “обтачивании”, случайное вскрытие пульповой камеры при препарировании полости.
Химические
- чрезмерно длительный контакт твердой зубной ткани с агрессивными химическими средами в процессе лечения кариеса (превышение сроков экспозиции, неполное их смывание);
- повышенная концентрация антисептиков при обработке кариозной полости;
- некачественный токсичный пломбировочный материал и др.
Классификация пульпитов
Острый
- серозный;
- гнойный (очаговый или диффузный).
Хронический
- фиброзный;
- гангренозный;
- гипертрофический.
Симптомы
Основным симптомом пульпита является зубная боль.
- При остром пульпите это очень интенсивная приступообразная боль пульсирующего характера, особенно усиливающаяся ночью или при горизонтальном положении. Она также усиливается при термическом раздражении больного зуба, причем длительно не стихает после прекращении воздействия. Характерна иррадиация боли в соседние зубы, челюсть, ухо. Периоды возникновения боли постепенно становятся все более частыми и длительными.
- При хроническом течении заболевания вне обострения пациент обычно ощущает тяжесть, распирание в области больного зуба, кратковременная боль может возникнуть при попадании в зуб частичек пищи, термическом раздражении, пользовании зубочисткой и пр. В случае обострения хронического пульпита развиваются те же симптомы, что и при остром пульпите.
Диагностика
Диагноз ставится на основании жалоб, данных стоматологического осмотра, температурной пробы, дополнительных методов: например, рентгеновского, а также метода определения электровозбудимости пульпы.
Лечение пульпитов
от 500 руб
Консервативное лечение возможно при серозном пульпите, который считается обратимым процессом. При консервативном лечении используется местное применение противовоспалительных средств, антибиотиков, кальций-содержащих подкладок под пломбы и др. Однако такое лечение показано лишь в молодом возрасте, при сохраненных тканях зуба и хорошем иммунитете.
В остальных случаях, а также при остром гнойном и хронических пульпитах приходится прибегать к депульпированию (разрушению и удалению пульпы). Иногда применяется частичное удаление пульпы с сохранением ее корневых участков – витальная ампутация. Чаще производится ее полное удаление с тщательной обработкой корневых каналов и последующей пломбировкой.
Без своевременного лечения пульпит нередко становится причиной потери зуба, а также способен спровоцировать развитие периодонтита, гнойно-септических осложнений – абсцесс, флегмона, остеомиелит, сепсис и других. Для профилактики пульпитов рекомендуется регулярно посещать стоматолога и не допускать развития глубокого кариеса, санируя полости на более ранних стадиях.
Источник: www.herpesclinic.ru
