Остеомиелит после удаления зуба
Остеомиелит после удаления зуба: как диагностировать и вылечить?
Остеомиелит носит гнойно-некротический характер, нанося непоправимый урон клеткам тканей и различных органов. Вызывают такой процесс патогенные бактерии (микобактерии), локализующиеся в тканях костей, костного мозга и тканях, окружающих их.
Особенности заболевания
После поражения костной ткани иммунная система организма сообщает лейкоцитам, что в ней полным ходом идет воспалительный процесс, и они массово устремляются туда, выделяя специальные ферменты, разлагающие кость.
В результате воспаления костной ткани образуется гной, который начинает распространяться по кровеносным сосудам, приводя пораженные ткани к отторжению от здоровых тканей. Тем самым создается база для возникновения хронической инфекции. Пытаясь нормализовать ситуацию, организм начинает попытки создания новой костной ткани вокруг пораженной. Такую кость, полученную в результате восстановительной работы иммунной системы, называют покровом.
При скрининге тканей кости наличие покрова позволяет понять природу процесса – острую или хроническую форму течения болезни.
Нередко заболевание вызывает артриты. Наибольшую чувствительность к нему имеют кости бедра, голени, позвонков, плечевая кость, а также верхняя челюсть и нижнечелюстные суставы. Причиной некроза костной ткани часто является золотистый стафилококк. В данной статье речь пойдет о поражении костной ткани челюсти (остеомиелите челюсти). В частности будет рассмотрено течение болезни, возникающее после удаления зуба мудрости.

Формы остеомиелита челюсти
Существует три основных формы остеомиелита челюсти: травматическая, одонтогенная и гематогенная. Каждая форма характеризуется источником возникновения инфекции. Форма, которая наиболее часто встречается во врачебной практике, – это одонтогенная, чуть реже люди заболевают травматической формой. Самая редкая форма остеомиелита – это гематогенная. Такой формой заболевают в основном маленькие дети в возрасте от одного года до трех лет.
Самый распространенный вид (форма) болезни, как правило, вызывается осложнением кариозного заболевания зубов, периодонтитов и пульпитов.
Случаи проявления болезни
Картина развития болезни, вызванная кариозным поражением тканей зуба, следующая: патогенные бактерии попадают из полости, пораженной кариесом, в зубной канал. Оттуда они свободно проникают в костную воронку. Из нее патогенные бактерии поступают в систему капилляров и костные трабекулы (балки), стремительно размножаясь на всем пути следования.
Как уже упоминалось ранее, иммунная система в качестве ответных мер вызывает «армию» лейкоцитов, которые активно борются с чужеродными бактериями, поражая их и погибая. В результате таких «боевых» действий образуется масса из погибших лейкоцитов – гной.
Кроме золотистого стафилококка, возбудителем инфекции могут быть другие стафилококки, анаэробные бактерии и стрептококки.
Еще одним примером возникновения одонтогенной формы заболевания может служить неправильный рост зуба, например, это может быть обычный зуб мудрости. При этом десна, скорее всего, будет иметь глубокое воспаление и даже могут образовываться кисты. Описанная картина является прямым показанием для ликвидации больного зуба.

Удаление зуба
После ликвидации больного зуба мудрости в десне образуется глубокая лунка (воронка). Бывает, что она очень долго не затягивается и постоянно болит. Поэтому остеомиелит после удаления зуба – это вполне допустимое явление, и вот почему.
Стоит принять во внимание: после любого оперативного вмешательства происходит принудительное разрушение некоторых участков тканей десен, повышающее вероятность возникновения кровотечений и воспаления. В случае попадания в рану возбудителя инфекции происходит ее инфицирование, нагноение, возникает риск развития таких серьезных болезней, как остеомиелит челюсти или абсцесс.
Однако после того как зуб мудрости удалят, у человека могут возникнуть прочие осложнения. Например, обморок или потеря сознания на какое-то время. Так бывает, если человек испытал сильный стресс или болевой шок. Любой профессиональный стоматолог обязательно окажет помощь в такой ситуации.
Также после удаления зубов мудрости может появиться кровотечение лунки («воронки»), в десне могут остаться какие-то осколки зуба, может возникнуть альвеолит и даже потеря чувствительности тканями десны. А самым распространенным осложнением после удаления зуба мудрости, равно как и других зубов, может стать повышение температуры тела до тридцати восьми градусов Цельсия. Это обычно возникает в тяжелых случаях, когда уже прогрессирует остеомиелит челюсти, или сам зуб располагался в труднодоступном месте.
Если же температура не проходит в течение нескольких дней, из больного места появляется неприятный запах, соседние от лунки зубы начинают шататься, лимфатические узлы шеи – увеличиваться, а боль все усиливается, то нужно обратиться к врачу. Так проявляет себя остеомиелит челюсти.
Формы болезни
Рассмотрим вкратце и другие формы болезни. Гематогенная форма болезни обычно прогрессирует в случае, когда возбудитель с пораженного участка переносится на здоровую ткань с током крови через кровеносные сосуды. Данная форма может развиваться на базе хронического заболевания полости рта, например, как это часто бывает, тонзиллита (воспаления миндалин неба).
Болезнь может быть так же последствием таких тяжелых недугов, как скарлатина и дифтерия. Если брать в качестве примера зубы, то вначале болезнь поражает кость челюсти и только потом охватывает зубы. Как уже говорилось, она встречается не часто и в основном в детском возрасте.
Травматическая форма заболевания встречается еще реже и возникает обычно после инфицирования тканей лица или переломов челюстных костей, в том числе и после ранений от огнестрельного оружия.

Симптоматика
Рассмотрим симптомы и лечение данного заболевания.
Острая форма заболевания отличается от хронической формы выраженной картиной. Последняя может носить слабые признаки или вообще их толком не иметь. Острая форма течения болезни характеризуется болевым синдромом и отеком тканей. У пациента увеличиваются лимфоузлы шеи и нижней челюсти, часто «подскакивает» температура, наблюдается угнетенное состояние. Зубы, первые страдающие от болезни, начинают шататься, а при надавливании проявляется боль. Кроме того, могут появляться свищи, спазм мышц головы. Частично теряет чувствительность нижняя губа, а также возможно нарушение симметрии нижней челюсти.
Диагностика
При остеомиелите челюсти после осмотра врача назначаются исследования крови и тканей челюсти. В крови будет зафиксирован высокий уровень СОЭ, увеличенная концентрация белых кровяных телец (лейкоцитов). Биохимия крови покажет пониженное соотношение альбумина и глобулинов, что характерно для выработки организмом защитной реакции (специальных антител). Уровень С-реактивного белка, скорее всего, существенно повысится, будет высоким и значение фибриногена.
При наличии свищей секрет, выделяемый ими, собирают для скрининга микрофлоры и выявления резистентности на действие противомикробных препаратов.
Обязательным элементом диагностики является рентген челюстных костей.
Для хронического процесса характерно локальное рассасывание костей. Причем разрушение кости идет как снаружи, так и внутри. Однако в самом его начале омертвевших участков на снимках не наблюдается. В дальнейшем на них отчетливо видны специфические «прожилки» пораженных участков кости. В области надкостницы фиксируется наличие очагов. Воспалительный процесс протекает в организме медленно с частым разрастанием ткани и выделением гнойного секрета. Эта форма заболевания плохо поддается лечению.
Часто рентгеновские исследования совмещают с дополнительным мониторингом – компьютерной томографией черепа. Она необходима для точного определения расположения и размеров очагов некроза. Так же эти исследования способны дать точную трехмерную картину костной структуры.
Лечение
К лечению заболевания подходят комплексно. Обычно назначают антибиотики, препараты, устраняющие токсикацию организма, и оперативное вмешательство (удаление зуба, рассечение надкостницы). Чтобы снять болевой синдром, прописывают обезболивающие и противовоспалительные средства.
При одонтогенной форме остеомиелита, возникающей после удаления зуба мудрости, период времени, следующий за операцией, довольно опасен для больного, т.к. рана может загноиться вновь. Как раз прием антибиотиков поможет этого избежать.
Бывает так, что для удаления очага инфекции приходится рассекать надкостницу и удалять больной участок костной ткани. Получившуюся полость в костной ткани обрабатывают антисептиками, а затем ушивают.
Источник: infodent.club
Симптомы и лечение остеомиелита зуба
Остеомиелит – воспаление костной ткани, которое довольно часто сопровождается ослаблением всего организма.
Виды остеомиелита

- Одонтогенный остеомиелит, возникает он как из-за альвеолита после удаления зуба, так и из-за запущенного кариеса. Гематогенный остеомиелит, заражение костной ткани происходит с током крови (при каких-либо хронических заболеваниях – тонзиллит, гайморит, а также при острых инфекциях, таких как дифтерия или скарлатина). Травматический остеомиелит, то есть возникающий после каких-либо травм (переломы или ранения челюсти). Острый остеомиелит челюсти отличается выраженной реакцией всего организма на инфицирование. Подострый остеомиелит челюсти обычно является следующим этапом развития острого остеомиелита. Его развитие связано с облегчением состояния пациента вследствие прорыва гноя из костной ткани обычно в полость рта. Появляется свищ, создается отток воспалительной жидкости и гноя и становится легче – воспаление как бы притупляется, но разрушительный процесс в кости продолжается, возникают секвестры – омертвевшие участки кости. Хронический остеомиелит – заболевание, способное протекать длительно, до нескольких месяцев. При этом на фоне внешнего выздоровления наблюдается обострение остеомиелита, образование нового свища, отторжение омертвленных участков костной ткани с образованием секвестров.
Признаки остеомиелита
Более сложное заболевание, которое иногда развивается после проведения удаления зуба – воспаление тканей костей челюсти.
Помимо боли в месте локализации воспаления, наблюдаются следующие симптомы:
- головная боль; общая слабость; увеличение температуры; ухудшение сна; скачки артериального давления; увеличение лимфоузлов.
Если сразу не начать лечение альвеолита, это может стать причиной распространения воспаления и инфицирования в глубокие слои, что с большой долей вероятности приведет к остеомиелиту. Лечение может быть как хирургическим, когда делаются надрезы надкостницы, так и классическим медикаментозным. Этим должен заниматься исключительно профессионал.
Во время реабилитационного периода пациенту могут назначить не только симптоматическое лечение, но также локальные физиопроцедуры и прохождение антибактериальной, противовирусной, дезинтоксикационной терапии.
Диагностика остеомиелита

Острая фаза из-за отсутствия или не выраженности рентгенологических признаков устанавливается стоматологом-хирургом или травматологом. Основа для постановки диагноза – лабораторные и клинические данные. Гемограмма показывает такие отклонения, как увеличение СОЭ, нейтрофильный лейкоцитоз. Биохимический анализ крови показывает большое количество С-реактивного белка, также отмечается гипоальбуминемия. Общий анализ мочи показывает цилиндры, эритроциты, белковые следы. Чтобы определить, возбудитель заболевания, необходимо провести бактериологический посев вещества, которое отделяется из воспаленного очага.
Хроническая и подострая фаза характеризуется динамикой костных изменений. Это выявляется с помощью рентгенограммы, томографии челюстей. Такое исследование показывает участки остеосклероза и остеопороза, очаги секвестрации.
Выявить заболевание с помощью рентгеноскопии на первых порах очень сложно. Только к концу первой недели на снимке можно заметить немного прозрачное и размытое пятно. Оно свидетельствует о том, что костная структура изменяется под влиянием гнойного экссудата.
Лечение остеомиелита зубов
Обычный остеомиелит — воспаление костных тканей — может захватывать любые кости, а не только зубы и челюсть.
В этом плане лечение воспалительного процесса в стоматологии гораздо более перспективно. Однако зуб, послуживший причиной болезни, не лечиться, а обязательно удаляется. Применяется ранняя широкая периостеотомия, благодаря надрезам надкостницы удаляется воспалительная жидкость.
При лечении назначают:
- Дезинтоксикационную терапию, Антибиотики, Симптоматическую терапию, Промывание антисептиками костной полости (местную терапию).
Лечение заболевания, протекающего в острой форме, основано на следующих принципах:
- раскрытие нагноения; санация; медикаментозная терапия, способствующая устранению пиковых проявлений в воспаленном очаге.
В месте перелома необходимо удалить костные отломки и сам зуб. При этом врач следит за тем, чтобы не отслоить надкостницу. Нельзя полностью восстановить тканевые связки, также как и полностью эпителизировать рану. После процедуры остается полость, образующая свищ. Самостоятельно закрыться он не может. Однако такие меры способствуют нормализации состояния больного и улучшению его кровяных показателей.
После этого пораженная область может существовать долго, не закрываясь. Постепенно процесс переходит в подострую и хроническую форму. Затем медицинская помощь направлена на мобилизацию иммунитета организма. В этот промежуток времени образуются секвестры и костная мозоль.
Опыт показывает, что поражаются чаще всего зубы нижней челюсти. Данное заболевание начинают лечить с санации полости рта и раны антисептическими растворами.
Это позволяет избежать повторного инфицирования зараженного очага. После этого применяется противовоспалительная терапия.
Она основывается на следующих действиях:
- очистка организма для снятия интоксикации; устранение неблагоприятных факторов, которые влияют на обменные процессы в организме и в месте воспаления; стимуляция репаративных процессов.
Если заболевание развивается в зубах верхней челюсти и инфекция попадает в верхнечелюстную и этмоидальную пазухи гематогенным путем при болезнях матери, таких как сепсис и мастит, орбитальные осложнения образуются немного позже видимых симптомов остеомиелита верхней челюсти.
Необходимо удалить зуб, потому что заражение может распространиться на здоровые ткани, что повлечет за собой более сложное и длительное лечение. После удаления зуба назначается ранняя периостеотомия, которая характеризуется надрезом надкостницы, что позволяет промыть полости зараженной кости антисептиками. Также врач назначает симптоматическое лечение. Если течение остеомиелита тяжелое, секвестры удаляются хирургическим путем. Важным моментом является лечение антибиотиками и проведение детоксикационной терапии.
Основными мерами профилактики остеомиелита челюсти являются, конечно же, своевременные осмотры к стоматологу и проведение качественного лечения и протезирования зубов, а также профилактические визиты к врачу-стоматологу два раза в год.
Острые и хронические инфекции, особенно в области верхних дыхательных путей, также могут спровоцировать развитие остеомиелита, поэтому необходимо проводить постоянные профилактические меры по укреплению иммунитета.
Источник: zubybest.ru
Остеомиелит челюсти
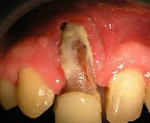
Остеомиелит челюсти – гнойный, инфекционно-воспалительный процесс, захватывающий все структурные компоненты челюстной кости и приводящий к остеонекрозу. Остеомиелит челюсти сопровождается общими симптомами (слабостью, подъемом температуры, ознобом) и локальными признаками (болью, ограничением открывания рта, подвижностью зубов, воспалительной инфильтрацией мягких тканей лица, образованием свищей, секвестров, абсцессов и пр.). Остеомиелит челюсти диагностируется на основании клинических и рентгенологических признаков, исследования гемограммы. Лечение остеомиелита челюсти включает противомикробную и дезинтоксикационную терапию, удаление инфицированного зуба, дренирование поднадкостничного абсцесса, секвестрэктомию.
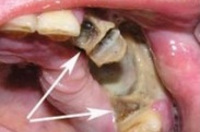
Общие сведения
Остеомиелит челюсти – гнойно-воспалительное заболевание челюстно-лицевой области, характеризующееся инфицированием и деструктивными изменениями костной ткани челюстей. Остеомиелит челюстей занимает одно из ведущих мест в структуре хирургической стоматологии в числе одонтогенных воспалительных поражений, наряду с острым и хроническим периодонтитом, периоститом челюсти. Среди остеомиелитов различной локализации на долю остеомиелита челюстей приходится около 30% случаев. Одонтогенный остеомиелит челюсти чаще диагностируется в возрасте 20-40 лет, преимущественно у мужчин. Остеомиелит нижней челюсти развивается в 2 раза чаще, чем верхней.

Классификация
С учетом источника и механизма инфицирования остеомиелиты челюстей подразделяются на одонтогенные (связанные с патологией зубов), гематогенные (связанные с заносом инфекции из отдаленных очагов с током крови) и травматические (связанные с прямым повреждением челюстей).
По характеру клинического течения челюстное воспаление может быть острым, подострым или хроническим. В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную.
В зависимости от распространенности гнойно-некротического процесса остеомиелит челюсти бывает ограниченным (локализован в пределах альвеолярного отростка или тела челюсти в области 2-4 зубов) и диффузным (разлитое поражение значительной части или всей челюсти).
Причины остеомиелита челюсти
Одонтогенный (стоматогенный) остеомиелит является наиболее частой разновидностью патологии, встречающейся в 75-80% случаев. Как правило, развитие одонтогенного остеомиелита челюсти этиологически связано с запущенным кариесом, пульпитом, периодонтитом, перикоронаритом, альвеолитом, зубной гранулемой или кистой зуба. При этом проникновение инфекции в челюстную кость происходит через инфицированную пульпу и корень зуба.
Первичным источником инфекции при гематогенном остеомиелите челюсти могут выступать фурункулы и карбункулы челюстно-лицевой области, гнойный отит, тонзиллит, омфалит и пупочный сепсис новорожденных, инфекционные очаги при дифтерии, скарлатине и пр. При гематогенном распространении инфекции сначала поражается челюстная кость, а ткани зубов вовлекаются в гнойно-воспалительный процесс вторично.
Травматический остеомиелит может являться следствием перелома челюсти, огнестрельного ранения, повреждения слизистой оболочки полости носа. В этих случаях в костную ткань инфекция попадает из внешней среды. На долю травматического остеомиелита челюсти приходится 11% случаев, на гематогенный – 9%.
Патогенная микрофлора, вызывающая остеомиелит челюстей может выявляться в виде монокультур или микробных ассоциаций и представлена, главным образом, золотистым стафилококком, стрептококком группы В, кишечной палочкой, клебсиеллой, протеем, фузобактериями, синегнойной палочкой и другими возбудителями.
Определенное значение для развития остеомиелита челюсти имеет состояние общего и местного иммунитета. Остеомиелиту челюсти часто сопутствуют заболевания крови, сахарный диабет, полиартрит, ревматизм, болезни печени и почек.
Симптомы остеомиелита челюсти
Острый остеомиелит челюстной кости манифестирует внезапно, с общих симптомов. Отмечается резкий подъем температуры тела до фебрильных значений, ознобы, общая слабость, разбитость, отсутствие аппетита, нарушение сна.
При одонтогенном остеомиелите челюсти пациента беспокоит боль в области причинного зуба, являющегося источником инфекции. Боль из локальной вскоре становится разлитой, иррадиирующей в ухо, глазницу, висок. Инфицированный зуб, а также соседние с ним интактные зубы становятся подвижными; слизистая оболочка десны – отечной. Из десневых карманов нередко отделяется гнойное содержимое; изо рта больного исходит зловонный гнилостный запах. При распространении инфильтрации на мягкие ткани возникает ограничение открывания рта, боль при глотании, затруднение дыхания. Остеомиелит нижней челюсти протекает с нарушением чувствительности нижней губы (онемением, чувством покалывания, ползания мурашек), слизистой оболочки преддверия рта и кожи подбородка.
При остром остеомиелите челюсти отмечается выраженная воспалительная инфильтрация, отек и гиперемия мягких тканей, регионарный лимфаденит, за счет чего контур лица становится асимметричным. Для острого остеомиелита челюстей типично формирование субпериостальных абсцессов, околочелюстных флегмон, аденофлегмон. Диффузный остеомиелит верхней челюсти может осложняться одонтогенным гайморитом, флегмоной глазницы, тромбофлебитом ветвей лицевой вены.
При подостром течении остеомиелита челюсти улучшается общее состояние, уменьшается воспалительная инфильтрация и гноетечение, однако сохраняется и даже усиливается патологическая подвижность зубов. Хронический остеомиелит челюсти характеризуется затяжным течением и может развиваться как исход острого остеомиелита или как первично-хронический процесс.
Деструктивная форма протекает с симптомами интоксикации и лимфаденитом, на фоне которых формируются свищи с гнойным экссудатом и выбухающими грануляциями, а также крупные секвестры. Хронический деструктивный остеомиелит часто приводит к патологическому перелому челюсти. При деструктивно-продуктивной форме хронического остеомиелита образуются множественные мелкие секвестры. При продуктивной форме за счет преобладания процессов активного построения костного вещества в периосте свищи и секвестры отсутствуют; отмечается деформация челюсти, анкилоз ВНЧС, тризм, инфильтраты мягких тканей.
Диагностика
В острой фазе, ввиду отсутствия или невыраженности рентгенологических признаков остеомиелита челюстей, заболевание диагностируется стоматологом-хирургом или травматологом на основании клинических и лабораторных данных. Отклонения гемограммы при остеомиелите челюсти представлены нейтрофильным лейкоцитозом, лимфо- и эозинопенией, увеличением СОЭ. В биохимическом анализе крови в больших количествах обнаруживается С-реактивный белок, отмечается гиперглобулинемия и гипоальбуминемия; в общем анализе мочи выявляются эритроциты, цилиндры, следы белка. Для идентификации возбудителя показано проведение бактериологического посева отделяемого из очага воспаления.
В подострой и хронической фазах нарастает динамика костных изменений, выявляемая в ходе рентгенографии или томографии челюстей: обнаруживаются участки остеопороза и остеосклероза, грубоволокнистый рисунок кости, очаги секвестрации. При зондировании свищей обнаруживаются неровные контуры костных секвестров. Острый остеомиелит челюсти требует проведения дифференциальной диагностики с гнойным периоститом, острым периодонтитом, нагноившимися челюстными кистами, специфическими поражениями челюстей (туберкулезом, актиномикозом, сифилисом), опухолями челюстей.
Лечение остеомиелита челюсти
Подход к лечению остеомиелита складывается из комплекса местных и общих мероприятий. Первоочередной задачей при остеомиелите челюсти является ликвидация первичного гнойного очага: при одонтогенной форме – удаление зуба, при гематогенной – санация инфекции, при травматической – ПХО инфицированных и ПХО огнестрельных ран. Осуществляется периостотомия, эвакуация гноя, промывание костной полости антисептическими растворами, дренирование резиновым выпускником или ПВХ-трубкой. Подвижные интактные зубы подлежат лечебному шинированию.
Общие мероприятия включают дезинтоксикационную, симптоматическую, иммуномодулирующую, десенсибилизирующую терапию. Назначается массивная антибактериальная терапия цефалоспоринами, полусинтетическими пенициллинами, макролидами. Активно применяется гипербарическая оксигенация, плазмаферез, гемосорбция, лимфосорбция, аутогемотерапия, УФО крови, местные физиотерапевтические процедуры (УВЧ-терапия, ультразвуковая терапия, магнитотерапия).
При хроническом остеомиелите челюсти на основании рентгенологической картины может осуществляться секвестрэктомия – удаление секвестрировавшихся участков кости. После удаления секвестров и грануляций костную полость промывают и заполняют остеопластическими материалами направленного действия с антибиотиками. При угрозе патологических переломов проводится шинирование челюстей.
Прогноз и профилактика остеомиелита челюсти
Своевременная диагностика и правильное ведение острого остеомиелита челюсти в большинстве случаев обеспечивает выздоровление. При неблагоприятном течении остеомиелита челюсти восходящее распространение гнойного процесса может привести к развитию менингита, менингоэнцефалита, абсцесса мозга; нисходящее инфицирование – к абсцессам легкого, медиастиниту и сепсису. Подобные осложнения нередко приводят к летальному исходу.
Исходами хронического остеомиелита нередко служат патологические переломы, анкилозы ВНЧС, ложные суставы, рубцовые контрактуры жевательных мышц. Продуктивные формы хронического остеомиелита челюстей могут осложняться амилоидозом почек и сердца.
Профилактика остеомиелита челюсти предполагает своевременное терапевтическое лечение кариеса, пульпита, периодонтита; санацию гнойных очагов в организме, укрепление иммунитета, предупреждение травм челюстно-лицевой области.
Источник: www.krasotaimedicina.ru
Остеомиелит челюсти: причины заболевания, основные симптомы, лечение и профилактика

Представляет собой гнойный, инфекционно-воспалительный процесс, при котором поражаются элементы кости челюсти, что сопровождается развитием деструктивных изменений ее тканей.
Причины
Одонтогенный или стоматогенный остеомиелит – одна из самых частых видов данной патологии, которая встречается примерно в 80% случаев. В большинстве случаев заболевание возникает на фоне запущенных форм кариеса, пульпита, периодонтита, перикоронарита, альвеолита, зубной гранулемы или кисты зуба. При данном типе недуга проникновение инфекции в костную ткань челюсти происходит через инфицированную пульпу и корень зуба.
Чаще всего первичным источником инфекции при гематогенной форме остеомиелита челюсти являются фурункулы и карбункулы челюстно-лицевой зоны, а также гнойный отит, тонзиллит, омфалит, пупочный сепсис у новорожденных, инфекционные очаги при дифтерии и скарлатине.В случае гематогенного распространения инфекции на начальном этапе недуга возникает поражение челюстной кости, при этом ткани зубов подвергаются гнойно-воспалительному поражению вторично.
Травматическая форма недуга в большинстве случаев возникает на фоне перелома челюсти, огнестрельного ранения, повреждения слизистой оболочки полости носа. В таких случаях проникновение инфекции в костную ткань происходит из окружающей среды.
Немаловажное значение в развитии данной патологии играет состояние местных и общих защитных сил организма. Иногда триггерамистоматогенного остеомиелита могут являться заболевания крови, сахарный диабет, полиартрит, ревматизм, заболевания печени и почек.
Симптомы
Острая форма остеомиелита отличается внезапной манифестацией, с развитием общей симптоматики. Заболевание начинается с резкого подъема температуры тела до фебрильных цифр, озноба, общей слабости, снижения аппетита, расстройства сна и упадка сил.
Больного беспокоят болевые ощущения в области локализации патологического процесса. По мере прогрессирования патологии боль из локальной становится разлитой, иррадиирует в ухо, глазницу, висок. В области локализации гнойного очага зуб, а также соседние с ним зубы приобретают патологическую подвижность, а слизистая десны становится отечной. Из десневых карманов может происходить выделение гнойного секрета. На этом этапе изо рта больного начинает выделяться зловонный гнилостный запах. При вовлечении в патологический процесс близлежащих мягких тканей появляется ограничение подвижности челюсти, боль при глотании, открывании рта и затруднение дыхания. Может возникать нарушение чувствительности нижней губы, слизистой оболочки преддверия рта и кожи подбородка.
При острой форме патологии быстро развивается инфильтрация, покраснение и отек мягких тканей. Диффузная форма остеомиелита верхней челюсти в большинстве случаев осложняется развитием одонтогенного гайморита и тромбофлебита ветвей лицевой вены.
Для деструктивной формы характерно развитие интоксикации и лимфаденита, формирование свищей с гнойным экссудатом и выбухающих грануляций, а также крупных секвестров. При хроническом деструктивном остеомиелите очень часто возникают патологические переломы челюсти.
Диагностика
В острой фазе патологического процесса, в связи со слабой выраженностью рентгенологических признаков патологических процессов в кости челюсти, диагностирование заболевания происходит на основании клинических и лабораторных данных. При постановке диагноза больному может потребоваться назначение общего анализа крови, рентгенографического исследования пораженной области.
Лечение
Терапия остеомиелита основана на сочетании местных и общих мероприятий. На начальном этапе лечение направлено на ликвидацию первичного гнойного очага. Общие лечебные мероприятия могут включать дезинтоксикационную, симптоматическую, иммуномодулирующую, десенсибилизирующую терапию. Для устранения гнойно-воспалительного очага потребуется назначение массивной антибактериальной терапии цефалоспоринами, полусинтетическими пенициллинами, макролидами. Отличные результаты дает применение гипербарической оксигенации, плазмафереза, гемосорбции, лимфосорбции, аутогемотерапии.
В случае развития хронической формы патологии может потребоваться проведение секвестрэктомии, основанной на удалении секвестрировавшихся участков кости.
Профилактика
Профилактика одонтогенного остеомиелита челюсти основана на своевременном лечении кариеса, пульпита, периодонтита, а также санации гнойных очагов в организме, укреплении иммунитета, предупреждении травм челюстно-лицевой области.
Источник: www.obozrevatel.com
Остеомиелит после удаления зуба форум

Лечение неврита
Клиническая картина остеомиелита лунки зуба характеризуется жалобами на острую пульсирующую боль как в области лунки, так и в области соседних зубов. Также наблюдаются такие общие симптомы, как слабость, гипертермия, головная боль, озноб, нарушение работоспособности и сна. Развивается отек околочелюстных мягких тканей, поднижнечелюстные лимфатические узлы увеличены, плотные, болезненные при пальпации.
При остеомиелите лунки лишь одного моляра нижней челюсти воспалительный процесс может распространиться на область жевательной или медиальной крыловидной мышцы, что, в свою очередь, может вызвать затруднение при открывании рта. Осматривая полость рта врач может обнаружить грязно-серый налет на дне и стенках лунки. Еще и почувствовать специфический запах. Перкуссия рядом стоящих зубов болезненна.
Слизистая в области переходной складки гиперемирована, отечна. Пальпация альвеолярного отростка со щечной и оральной сторон резко болезненна как в области лунки, так и соседних зубов.
Острая фаза воспаления длится около 6–8 дней, иногда 10 дней. Потом воспалительные явления уменьшаются, процесс становится хроническим. Общее состояние улучшается, снижается температура тела. Также уменьшаются отек и гиперемия слизистых, а затем исчезают болезненность при пальпации альвеолярного отростка, отек тканей лица и поднижнечелюстной лимфаденит. Спустя 12–15 дней лунка зуба заполняется рыхлой, патологической грануляционной тканью, иногда выбухает из лунки, при надавливании может выделяться гной.

На рентгенограмме видим нечеткие размытые контуры компактной пластинки альвеолы; выражены остеопороз и деструкция кости в области альвеолярного края. В редких случаях спустя 20–25 дней от начала острого периода удается выявить мелкие секвестры.
Причины ограниченного остеомиелита лунки
1. как осложнение альвеолита.2. в результате снижения иммунитета
В острой стадии заболевания терапию начинают с ревизии лунки. Под проводниковой или инфильтрационной анестезией лунку зуба очищают от остатков сгустка крови, пищи и патологической ткани. Затем лунку промывают из шприца со слабым раствором антисептика или биологически активным препаратом. Используют препараты: стафилококковый и стрептококковый бактериофаг, протеолитические ферменты, лизоцим. После этого на рану накладывают повязку с препаратом «Alvogyl».
Для уменьшения воспалительния и боли проводят рассечение инфильтрированного участка слизистой оболочки и надкостницы. Делают разрез по переходной складке длиной 1,5–2 см, а также разрез с внутренней стороны альвеолярного отростка. Назначают медикаментозную терапию: антибиотики, сульфаниламидные и антигистаминные препараты, анальгетики, физиотерапию (УВЧ, ультразвук, гелий-неоновый лазер). Для повышения специфической иммунологической реактивности назначают стимуляторы фагоцитоза: пентоксил, метилурацил, милайф, лимонник.
После купирования острого воспаления продолжают лечение поливитаминами и стимуляторами неспецифической резистентности организма (метилурацил по 0,5 г или пентоксил по 0,2 г 3–4 раза в день, нуклеинат натрия по 0,2 г 3 раза в день, милайф по 0,2 г). Необходима сопутствующая ультразвуковая или лазерная терапия очага воспаления.
Примерно через 20 дней от начала острого воспалительного процесса, в случае, если рана не зажила, и на рентгенограмме обнаружили секвестры, хирургической ложечкой удаляют патологические грануляции и мелкие секвестры, выскабливают стенки и дно лунки. Рану промывают антисептическим раствором, высушивают и рыхло тампонируют марлей, пропитанной йодоформной жидкостью.
Перевязки (обработка лунки антисептическим раствором и смена в ней йодоформной марли) делают каждые 2–3 дня до образования на стенках и дне лунки молодой грануляционной ткани.
Профилактика остеомиелита лунки такая же, как и при альвеолите.
- перед вмешательством необходима профессиональная гигиена полости рта
- врач должен произвести ревизию лунки, провести гемостаз компрессией
- при удалении более двух зубов — наложить швы
- после удаления зуба нужно дать четкие рекомендации пациенту
Если все-таки появления альвеолита не удалось избежать, и пациент обратился с жалобами на боли, необходимо купировать процесс как можно быстрее. Поэтому пациенту необходимо сообщить о возможных осложнениях и мотивировать его при болезненных ощущениях не затягивать с посещением стоматолога.
На сегодняшний день травматический неврит тройничного нерва считается одной из самых частых причин развития болевых синдромов в челюстно-лицевой.
Как осложнение он возникает при удалении постоянных моляров нижней челюсти, вследствие повреждения нижнего луночкового нерва в нижнечелюстном канале. Верхушки корней нижних моляров находятся в непосредственной близости от нижнечелюстного канала и в некоторых случаях могут находиться в самом канале. Иногда из-за хронического апикального периодонтита кость между апексом корня и стенкой нижнечелюстного канала рассасывается.
Во время расшатывания зуба элеватором можно травмировать нижний альвеолярный нерв, что приведет к частичному или полному нарушению функций третьей ветви тройничного нерва. Результат — появляение боль в челюсти, онемение нижней губы и подбородка, снижение или отсутствие чувствительности десны, снижение электровозбудимости пульпы зубов на пораженной стороне. Обычно все эти явления через несколько недель постепенно проходят.
Лечение неврита при травматических повреждениях должно быть своевременным и выжидательная тактика недопустима. При легкой степени повреждения нижнеальвеолярного нерва достаточно назначения противоотечной терапии (преднизолон, верошпирон). При средней степения тяжести повреждения к противоотечной терапии добавляются препараты, улучшающие проводимость нервного ствола (нейромедин).
В комплексном лечении заболеваний периферической нервной системы широко используются различные методы рефлексотерапии. В комплексном лечении заболеваний периферической нервной системы широко используются такие методы рефлексотерапии, как электроакупунктура и черезкожная элекстронейростимуляция.
Профилактикой неврита нижнеальвеолярного нерва является правильная техника удаления зубов, правильная диагностика и корректное чтение рентгенограммы и щадящая техника вывихивания элеватором корней зубов на нижней челюсти.
Абсцесс после удаления зуба
Абсцесс после удаления зуба — отдаленное осложнение операции удаления зуба, возникающее в результате контаминации микроорганизмами раневой поверхности. При удалении зубов могут травмироваться не только ткани, окружающие зуб, но и слизистая полости рта и щёк. Свежая рана — благоприятная среда и входные ворота для микроорганизмов.
Причины абсцесса
Причиной абсцесса может стать несоблюдение правил асептики и антисептики непосредственно во время операции удаления зуба. В результате неправильных действий врача, происходит попадание инфекции в лунку зуба и последующим нагноением. Также инфицирование лунки и мягких тканей может произойти по вине самого пациента при невыполнении им всех рекомендаций стоматолога. Пациент должен строго выполнять назначенные процедуры, в противном случае повторного оперативного вмешательства не избежать.
Профилактикой появления абсцесса после удаления зуба является элементарная регулярная гигиена полости рта и выполнение всех рекомендаций врача-стоматолога. Также к профилактическим мерам можно отнести посещение стоматолога при наличии болезненных ощущений в течение нескольких дней после удаления зуба. Лечение абсцесса заключается во вскрытии и очищении полости абсцесса, удалении гнойных образований и назначении противовоспалительной терапии.
Источник: sustavrip.ru
Остеомиелит челюсти: современные методы лечения
Лечение предусматривает медикаментозную терапию и хирургическое вмешательство по удалению инфицированного зуба. При несвоевременном обращении в больницу высока вероятность распространения воспаления на костную систему.
Причины
Теорий патогенеза остеомиелита челюстей множество. Но воспаление костной ткани носит инфекционный характер. Спровоцировать появление болезни могут различные вирусы и бактерии, которые проникают в кости челюсти через больной зуб в результате хирургических манипуляций или травм.
Причиной могут стать как инфекционные заболевания десен и ротовой полости, так и болезни ЛОР-органов. Возбудителями является золотистый стафилококк, стрептококки группы В, синегнойная и кишечная палочка, клебсиелла и грамотрицательные бактерии.
Одонтогенный остеомиелит челюсти чаще вызван инфицированием через пульпу или корень зуба. Эта разновидность встречается в 75-80% случаев, является осложнением после зубных заболеваний.
Появление одонтогенного остеомиелита челюсти связано с кариесом, периодонтитом, перикоронаритом, кистой зуба, пульпитом и зубной гранулемой.
Причины появления гематогенного остеомиелита:
- гнойники (фурункулы, карбункулы);
- тонзиллит;
- отит;
- омфалит (нагноение кожи в пупочном кольце у новорожденных);
- пупочный сепсис;
- дифтерия, скарлатина.
Предрасполагающими факторами к появлению остеомиелита челюсти являются заболевания крови, ревматизм, полиартрит, сахарный диабет, а также болезни почек и печени.
Классификация
Разновидности остеомиелита челюсти:
- Согласно источнику и механизму инфицирования:
- Одонтогенный остеомиелит челюсти. Связанный с патологиями зубов. Если несвоевременно прочистить канал и удалить омертвевшие ткани зуба, зарождается воспалительный процесс, затем скапливается гной.
- Гематогенный. Челюстная костная ткань воспаляется при инфицировании кровяным потоком. Чаще эта форма заболевания возникает на фоне хронических инфекционных процессов. Сначала поражается челюстная кость, а затем зуб.
- Остеомиелит после удаления зуба. Вместе с зубом удаляется нерв. Нервные окончания пародонта и десны остаются, поэтому могут воспаляться и проявляться болезненностью.
- Травматический. Встречается в 11% случаев. Инфекция проникает через щель в области перелома при травме челюсти или повреждении носовой перегородки. Чаще диагностируется травматический остеомиелит нижней челюсти, нежели верхней.
- Лучевой. Заболевание представляет собой злокачественную опухоль.
- Острый остеомиелит челюсти.
- Подострый.
- Хронический остеомиелит челюсти. Является одной из самых тяжелых форм, поскольку высока вероятность осложнений.
- Ограниченный. Воспалительный процесс локализуется в пределах 2-4 зубов. Ограниченный остеомиелит лунки зуба является осложнением после удаления. В лунке удаленного зуба ощущается острая пульсирующая боль, кровяной сгусток отсутствует, ткани вокруг отечны, появляется грязно-серый налет с неприятным запахом. Может повышаться температура тела до 38 ˚С.
- Диффузный. Поражается большая половина или вся челюсть.
- Остеомиелит верхней челюсти.
- Остеомиелит нижней челюсти.
Симптомы
Проявления зависят от характера течения болезни. Для каждой формы присущи свои признаки.
Острый одонтогенный остеомиелит челюстей проявляется внезапно. Пациент жалуется на зубную боль, которая может иррадиировать в ухо, висок и область глаза. Слизистая десны отекает, близлежащие зубы возле инфицированного становятся подвижными.
Другие симптомы остеомиелита челюсти:
- слабость и недомогание;
- повышение температуры тела до фебрильных значений;
- озноб;
- нарушение сна;
- потеря аппетита.

По мере развития инфекционного процесса из пораженного участка отделяется гнойное содержимое, изо рта исходит плохой запах. Выражена отечность и гиперемия мягких тканей.
При распространении воспалительного процесса на мягкие ткани возникают более тяжелые остеомиелитические проявления в виде ограниченности открывания рта, проблем с пережевыванием и глотанием пищи, а также в виде затрудненного дыхания.
Если лечебные мероприятия отсутствуют, тогда заболевание переходит в подострую стадию. Для нее характерно образование свищей и участков некроза. При вскрытии гнойников состояние пациента улучшается, но воспаление только усиливается. Далее развивается хронический одонтогенный остеомиелит. Это наиболее опасная форма болезни.
Хронический остеомиелит нижней челюсти проявляется нарушением чувствительности нижней губы и кожи подбородка. Появляются симптомы интоксикации и лимфаденита.
Хронический одонтогенный остеомиелит сопровождается формированием свищей, мелких и крупных множественных секвестров.
Наиболее опасно заболевание для малышей, поэтому самолечение недопустимо.
Остеомиелит у детей может появиться на фоне ОРВИ. Симптоматика болезни ярко выраженная, признаки быстро нарастают. Температура тела может повышаться до 40 ˚С.
Какой врач лечит остеомиелит челюсти?
За лечением нужно обратиться к стоматологу.
Диагностика
Чтобы поставить правильный диагноз нужна дифференциальная диагностика. Острый остеомиелит дифференцируют с гнойным периоститом, острым периодонтитом и челюстными кистами. Также заболевание следует дифференцировать со специфическими патологиями, а именно с туберкулезом, сифилисом, актиномикозом и опухолями.
Диагноз ставится после осмотра пациента и комплексного обследования. Пациент должен сдать общий анализ крови, иногда требуется бакпосев отделяемого из очага поражения содержимого.
Дифдиагностика проводится стоматологом-хирургом или травматологом на основании жалоб пациента. Проводится МРТ челюсти или рентгенография.
Лечение
Лечение остеомиелита челюсти комплексное. Оно включает:
- медикаментозную терапию;
- хирургическое вмешательство.
Если воспаление ограничено и заболевание длится менее 3 месяцев, можно обойтись без оперативных манипуляций. Острая стадия лечится в условиях стационара.
Вначале обрабатываются все очаги гнойно-инфекционного процесса: удаляется инфицированный зуб, вскрываются гнойники, удаляются секвестры и свищи, производится санация полости, обрабатываются раны.
Подвижные зубы фиксируются с помощью скобок. Если есть риск перелома челюсти, накладывается шина.
При переломе челюсти обязательно удаляются костные обломки и зубы.
После оперативного вмешательства назначается медикаментозная терапия:
- антибактериальные препараты – Цефтриаксон, Амикацин, Офлоксацин;
- детоксикационные средства – физиологический раствор, глюкоза, гемодеза;
- противовоспалительные медикаменты – Кеторол, Ибупрофен;
- обезболивающие средства – Дротаверин, Но-Шпа.
Могут назначаться противогрибковые препараты, например, Нистатин.
Для очищения крови применяется гемосорбция или плазмафарез. Эффективны физиотерапевтические процедуры — магнитотерпаия и ультразвук.
Для укрепления иммунитета назначаются антиоксиданты и иммуностимуляторы.
Осложнения
Осложнения могут возникать при остром и хроническом остеомиелите. Наиболее тяжелые из них:
- флегмоны, абсцессы, аденофлегмоны;
- сепсис;
- гайморит или гнойный синусит;
- флегмона глазницы;
- тромбофлебит или тромбоз крупных сосудов лица;
- менингит;
- плеврит;
- абсцесс мозга;
- пневмония.
Может пострадать даже печень и селезенка.
Распространенным последствием хронического одонтогенного остеомиелита является перелом челюсти.
Профилактика
Лучшей профилактической мерой является своевременное лечение очагов инфекции, не важно кариес это, тонзиллит или даже пиелонефрит. Все поврежденные участки нужно обрабатывать антисептиком.
Также важно соблюдать правила личной гигиены – чистить зубы утром и вечером, мыть руки, обрабатывать пупочную рану у новорожденного. Следует укреплять иммунитет, закаляться и вести здоровый образ жизни. При повышении защитных сил организма снижается риск инфекционных и вирусных заболеваний.
При своевременной диагностике заболевание хорошо поддается лечению. В противном случае инфекция попадает в кровяное русло, вызывает появление гнойных очагов во внутренних органах.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro
Полезное видео про остеомиелит
Источник: ortopediya.pro
