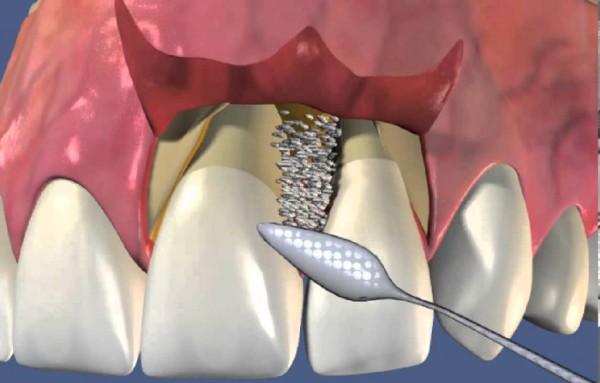
Хирургическое лечение пародонтита
Хирургические методы лечения заболеваний пародонта

Статья просмотрена: 24349 раз
Библиографическое описание:
Волошина, А. А. Хирургические методы лечения заболеваний пародонта / А. А. Волошина. — Текст : непосредственный, электронный // Молодой ученый. — 2011. — № 2 (25). — Т. 2. — С. 150-152. — URL: https://moluch.ru/archive/25/2687/ (дата обращения: 07.04.2020).
Воспалительные заболевания пародонта в настоящее время являются самыми распространенными болезнями в мире. Любая реставрация, от небольшой пломбы до сложной мостовидной конструкции на имплантатах, может выполняться лишь тогда, когда поддерживающие пародонтальные структуры здоровы и не воспалены[1].
Лечение заболеваний пародонта целесообразно проводить комплексно с применением общей и местной терапии. Хирургический метод в комплексном лечении подавляющего большинства заболеваний пародонта является приоритетным. Оно проводится после консервативной терапии и направлено на ликвидацию местных причин, поддерживающих воспаление: удаление зубных отложений, в том числе поддесневых. Выскабливание грануляций и деэпитализацию десневого кармана.
Все вмешательства на пародонте возможно разделить на две группы. К первой группе относятся вмешательства, направленные на устранение пародонтального кармана:
Кюретаж пародонтального кармана закрытый.
Кюретаж пародонтального кармана открытый.
Направленная регенерация тканей пародонта.
Вторая группа включает в себя вмешательства, направленные на устранение нарушений строения мягких тканей преддверия полости рта, которые не только утяжеляют течение воспалительного процесса в пародонте, но в ряде случаев сами являются причинами специфических его поражений. Это:
Пластика уздечек и тяжей (френулотомия и френулоэктомия).
Операции по устранению рецессий. [2]
Целью кюретажа является удаление из пародонтального кармана грануляций, вегетирующего эпителия, распавшейся ткани, зубного камня, пораженного цемента. Выскабливание содержимого пародонтального кармана проводится специальными инструментами[3].
В результате кюретажа должна быть получена чистая раневая поверхность. Кюретаж показан при наличии карманов глубиной не более 4 мм, плотной десны, в отсутствие костных карманов. При более глубоких карманов предпочтение отдается гингивотомии или гингивэктомии, или одной из лоскутных операций.
Кюретаж противопоказан при наличии острых воспалительных процессов-абсцессов, истонченной и фиброзно измененной десны (независимо от глубины кармана), поскольку фиброзно измененная стенка плохо прирастает к стенке зуба. А также при наличии костных карманов и подвижности зубов 3-4 степени[4].
Показаниями к простой гигивэктомии являются десневые караманы глубиной более 4-5 мм с горизонтальной, равномерной деструкцией альвеолярной кости; гипертрофический гингивит; фиброзное уплотнение десны; необходимость удлинения клинической коронки зуба перед ортопедическим лечением; обеспечение лучшей опоры для зажимов системы коффердама, при лоскутных операциях, при фиброматозе десен.
Гингивэктомия противопоказана при наличии глубоких костных карманов, узкой зоны прикрепленной десны.
Используется для ликвидации пародонтального кармана, восстановления утраченной опорной ткани, т.е. формирования нового соединительнотканного прикрепления и возобновления роста кости[5].
В основе этих хирургических вмешательств лежит операция по Цешинскому-Видману-Нейману, которая проводится при глубине карманов более 6 мм. Суть заключается в выкраивании и откидывании слизисто-надкостничного лоскута с последующей тщательной обработкой корней зубов, костных карманов, внутренней части лоскута. К настоящему времени предложено несколько десятков модификаций этой операции. Преимуществом этих операций является полное удаление патологически измененных тканей под визуальным контролем, обеспечение более длительной стабилизации процесса в пародонте. Недостатком являются обнажение шеек зубов, некоторая травматичность, снижение высоты альвеолярного отростка, увеличение подвижноти зубов, гиперстезия дентина, косметический дефект[3].
Направленная регенерация тканей пародонта. (НРТ)
Гистологическое развитие корня из гертвиговского эпителиального влагалища хорошо изучено. Как и в случае эмбрионального развития и заживления любых других тканей, регуляция процесса осуществляется генетически детерминированными медиаторами. К ним относится факторы роста и дифференцировки, в том числе костные морфогенетические белки и особые матричные протеины гертвиговского эпителиального влагалища.
Классическая процедура НРТ заключается в установке физического барьера (мембраны), без применения биологических факторов. Физическая преграда, введенная в нужное место, предотвращает апикальную пролиферацию эпителия или формирование длинного соединительного эпителия во время заживления дефекта.
Все барьерные материалы делятся на следующие группы:
При использовании рассасывающихся мембран второе хирургическое вмешательство не проводится. Поэтому такие мембраны предпочтительны в пародонтологии. На рынке представлен широкий ассортимент мембран, ни одна из которых не является универсальной и подходящей для всех случаев. Для направленной регенерации необходимы, устойчивые материалы[1].
Идеальная мембрана должна обладать следующими характеристиками:
Безопасность в плане передачи инфекций.
Биосовместимость (отсутствие токсических и иммуногенных свойств).
Простая адаптация к поверхности корня и кости.
Жесткость (мембрана не должна погружаться в костный дефект).
Проницаемость для некоторых молекул, но не для клеток.
Неподвижность после интеграции в ткани.
Длительная устойчивость для сохранения пространства в тканях.
Контролируемая биологическая резорбция.
Дополнительные противомикробные и биостимулирующие свойства.
Проводится при укороченной уздечке языка путем ее рассечения. Целесообразно эту операцию делать максимально рано – в грудном и детском возрасте.
Проводится при короткой уздечке языка или губы, вследствие чего в последующем развивается диастема. Проводят два полуовальных вертикально расположенных разреза, иссекая уздечку вместе с компактоостеотомией. Мобилизовав слизистую оболочку по краям раны, последнюю ушивают наглухо[6].
Проводится при мелком преддверии полости рта и заключается в перемещении мимических мышц, прикрепляющихся к гребню альвеолярного отростка, вглубь преддверия полости рта.
Вестибулопластику применяют с целью создания условий анатомической ретенции полных съемных зубных протезов, для восстановления буферной функции преддверия полости рта при пародонтите фронтальных зубов, в случае мелкого преддверия полости рта, а также при эндоссальной имплантации, когда высокое прикрепление мышц к альвеолярному отростку вызывает ишемию и воспаление десневой манжетки функционирующих дентальных имплантатов. Заживление происходит вторичным натяжением или проводится закрытие раны с помощью свободных трансплантатов слизистой оболочки[2].
Операции по устранению рецессий.
К настоящему времени наиболее часто используют классификацию Мюллера: 1 Класс. Рецессия не доходит до слизисто-десневой границы. 2 Класс. Рецессия переходит слизисто-десневую границу. 3 Класс. Потеря прикрепления также апроксимальная (потеря десневых сосочков) 4 Класс. Апроксимальная потеря прикрепления в сочетании с нарушениями положения зуба.
Рецессии 1 и 2 устраняются хирургическим способом. При рецессиях классов 3 и 4 возможно только частичное устранение[7].
Перед проведением манипуляций необходимо устранить факторы, которые могут быть причинами развития рецессий. В настоящий момент существует множество модификаций хирургических вмешательств по устранению рецессий:
Методика латерально-смещенного лоскута.
«Конвертная» методика с использованием субэпителиального небного лоскута.
При проведении вмешательств желательно, чтобы толщина слизисто-надкостничного лоскута в области вмешательства была не менее 1,5 мм.
Успех хирургического лечения пародонтита зависит от комплекса мероприятий, включающих консервативную терапию и адекватное ортопедическое лечение.
Вольф Г.Ф., Ратейцхак Э.М., Ратейцхак К. «Пародонтология», 2008 г., «МЕД-пресс-информ», Москва
Грудянов А.И., Ерохин А.И. «Хирургические методы лечения заболеваний пародонта», 2006 г., «Медицинское информационное агентство», Москва
Цепов Л.М., Николаев А.И. «Диагностика и лечение заболеваний пародонта», 2002Г., «МЕД-пресс-информ», Москва
Иванов В.С. «Заболевания пародонта», 1998 г., «Медицинское информационное агентство», Москва
Боровский Е.В., Иванов В.С., Вагнер В.Д. «Терапевтическая стоматология», 2004 г., «Медицинское информационное агентство», Москва
Робустова Т.Г., Ромачева И.Ф., Афанасьев В.В., 1996 г., «Медицина», Москва
Мюллер Х.-П. «Пародонтология», 2004 г., «ГалДент», Львов
Источник: moluch.ru
Хирургическое лечение пародонтита
Среди стоматологических заболеваний пародонтит занимает второе по распространённости место после кариеса. Чаще всего страдают им люди зрелого возраста. На ранних стадиях выявления болезни, то есть при первых признаках воспаления окружающей зуб ткани, патологический процесс ещё можно остановить. Более того, возможно полностью восстановить здоровое состояние дёсен.
Но если вы вовремя не обратитесь к врачу-стоматологу, без хирургического вмешательства обойтись будет крайне сложно. Вместе с тем современные методы лечения в стоматологии позволяют замедлить и даже приостановить на длительный срок развитие пародонтита и сохранить зуб.
Симптомы развивающегося пародонтита
Это заболевание очень коварно, поскольку прогрессирует практически бессимптомно.Поэтому обратите внимание на следующие признаки:
- Покраснение и отёчность дёсен;
- Безболезненная кровоточивость после чисти зубов;
- Повышенная чувствительность и болезненность при прикосновении к десне;
- Неприятный запах изо рта;
- Нарушение вкусовых ощущений;
- Образование зубодесневых карманов;
- Зубные отложения (налёт, зубной камень);
- Расшатывание зубов;
- “Отделение” дёсен от зубов;
- Увеличение промежутков между зубами.
Этапы хирургического лечения пародонтита
Если диагностика выявила у пациента пародонтит, то в зависимости от стадии (запущенности) заболевания врач назначит подходящий курс лечения.
Профессиональная чистка зубов
Причиной возникновения пародонтита чаще всего является скапливание на поверхности зубов зубного налёта, который образуется в результате жизнедеятельности бактерий, населяющих ротовую полость.
Удаление зубных отложений (скейлинг)
Для того чтобы избавиться от налёта, необходимо регулярно чистить зубы щёткой и пользоваться зубной нитью. Если этого не делать или делать недостаточно качественно, зубной налёт отвердеет и превратится в зубной камень.
Чем больше зубных отложений скапливается на зубах, тем выше вероятность воспаления дёсен. Пока этот процесс затрагивает лишь поверхностные ткани десны, заболевание носит название гингивит. Но если не будет проведено своевременное лечение, то очень скоро болезнь начнёт разрушать более глубокие ткани десны, в том числе связочный аппарат периодонта (зубодесневую связку и альвеолярную кость).
Как следствие, в межзубных промежутках образуются пародонтальные (зубодесневые) карманы глубиной 3-5 мм, которые являются идеальным “домом” для анаэробной инфекции.
Лечение пародонтита на этом этапе заключается в удалении зубных отложений и профессиональной чистке поверхности зубов. Эта процедура носит название скейлинг, проводит её врач-гигиенист с помощью ультразвуковых инструментов.
Насыщение зубной эмали ионами фтора с помощью специальных препаратов (лаков, гелей) усиливает естественную (природную) защиту зубов, снимает повышенную чувствительность, препятствует развитию кариеса и других зубных заболеваний. Так же, как и ультразвуковую чистку,фторирование зубов рекомендуется проводить раз в полгода.
Хирургическое лечение пародонтита
В тех случаях, когда воспалительный процесс зашёл слишком далеко и несложные процедуры не могут противостоять заболеванию, применяются хирургические методы лечения пародонтита, направленные на то, чтобы не допустить перехода заболевания в тяжёлую форму и ликвидировать пародонтальные (десневые) карманы.
Проводится под местным обезболиванием. Позволяет вычистить глубокие (более 5 мм) пародонтальные карманы. Для этого стоматолог делает надрез и отслаивает десну, далее с помощью специальных ручных инструментов (кюреток, экскаваторов и др.) или ультразвука выполняет чистку. Чтобы стимулировать рост костной ткани, используется остеопластика: полость десневых карманов заполняется остеогенными препаратами. В завершении операции на десну накладывается шов. По такому же принципу выполняется хирургическое лечение пародонтоза — невоспалительного заболевания, которое поражает околозубную ткань (пародонт) и, как следствие, приводит к пародонтиту.
Операция по удалению края десны при патологическом разрастании. Применяется для устранения пародонтальных карманов, предотвращения воспалительных процессов корней зубов и костных тканей. Операция проводится под местной анестезией или, по желанию пациента, под общим наркозом.
Применяется, когда требуется удалить лишние десневые ткани, выровнять высоту дёсен, при невозможности восстановления пародонтальных карманов, для придания тканям эстетичного вида после лоскутных операций и в ряде других случаев. Операция проводится под местной анестезией или под общим наркозом (по желанию пациента).
Причиной поражения пародонта может быть также неправильный прикус зубов или укороченная пластика уздечек верхней губы и языка. Исправить анатомические нарушения зубочелюстной системы возможно в любом возрасте. Для этого необходимо записаться на приём к ортодонту или пародонтологу и следовать рекомендациям.
Нехирургические методы профилактики и лечения пародонтита
Процедура очистки неглубоких (до 5 мм) пародонтальных карманов без нарушения целостности десны. Проводится под местной анестезией. Врач снимает зубные отложения, производит очистку пародонтальных карманов и выравнивание корней зубов. Через 1-2 месяца необходимо пройти дополнительное обследование, чтобы убедиться в отсутствии глубоких карманов.
Современный метод лечения дёсен, применяется при подвижности зубов, деформации зубного ряда или из-за воспалительного процесса в тканях десны. Установка съёмной или несъёмной шины позволяет зафиксировать зубы в правильном положении.
Показания и противопоказания к хирургическому лечению пародонтита
Основным критерием, определяющим необходимость проведения периодонтальной хирургии, обычно является увеличение глубины зубодесневого кармана и прогрессирование воспалительного процесса, затрагивающего ткани пародонта.
Существование различных методик лечения позволяет подобрать наиболее эффективную для каждого пациента.
Противопоказанием для проведения операции может стать наличие у пациента некоторых видов заболеваний (онкология, диабет, остеопороз, активная форма туберкулёза, инфекционные заболевания и др.), а также нарушение прикуса, язвенные процессы в полости рта.
Цена на услуги по пародонтологии указана на странице “Прайс-лист”. Для получения дополнительной информации запишитесь прямо сейчас на бесплатную консультацию в профессорскую стоматологию “22 век”.
Источник: www.22clinic.ru
Пародонтит – лечение заболевание разными методами
Зубы, в частности его корень, связочный аппарат, прилежащие к корню кости погружены в ткани под названием пародонт. Здоровье зубов напрямую зависит от здоровья пародонта, так как с его помощью осуществляется иннервация, кровоснабжение тканей зуба.
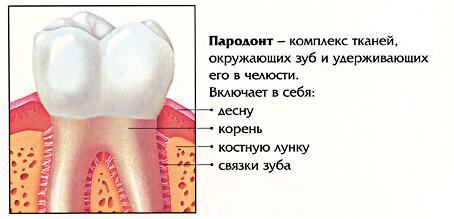
Воспаление пародонта называется пародонтитом, основные симптомы которого прогрессирующее воспаление десен, способствующее разрушению зубодесневого соединения, кострой ткани альвеол зубов, а так же их связочного аппарата.
Причин пародонтита очень много. Основные из них – это зубной камень и микроорганизмы.
Все начинается с малого – в данном случае, с недостаточной гиены полости рта. Со временем из мягкого налета образуются камни, которые скапливаясь в промежутках между зубами, травмируют десну. Постоянно живущие в полости рта бактерии вызывают воспаление. Усугубляют состояние: эндокринные заболевания, нерациональное питание и профессиональные вредности.
Поэтому, любые признаки воспаления десен (именно с этого симптома чаще всего начинается заболевание) являются поводом срочно обратиться к стоматологу, а не заниматься самолечением в домашних условиях. Дело в том, что если уже есть пародонтит, лечение дома народными методами ни к чему хорошему не приведет.
Средства народной медицины следует использовать лишь в качестве вспомогательной терапии. В противном случае, можно раньше времени остаться без зубов.На основные вопросы о том, что такое пародонтит, лечение, лекарства, которые необходимо использовать должен подробно объяснить пациенту только опытный специалист.
Лечение острого и хронического пародонтита
В 99% случаев стоматологам приходится сталкиваться с хроническим пародонтитом. В острой форме пародонтит встречается крайне редко. Он возникает при одномоментном воздействии, какого — либо травмирующего на десну агента.
Например, тем же инструментом – возможна механическая травма или раствором – возможен химический ожог. Намного чаще стоматологом ставиться диагноз хронический пародонтит, лечение которого осуществляется методами, о которых написано подробно чуть ниже.
Способы лечения пародонтита
Методика лечения пародонтита зависит от степени тяжести. В результате научных исследований было доказано, что только комплексное лечение, включающее в себя оперативное ликвидацию карманов, а вместе с тем и очагов инфекции, медикаментозное лечение позволяют улучшить состояние пародонта.
Не существует единой схемы лечения пародонтита, так как это связано с тем, что существует множество причин его возникновения.
Важная задача стоматолога – выяснить причину, воздействуя при лечении именно на нее. Только в этом случае можно добиться успеха. В другом случае, лечение будет не этиотропным, а симптоматическим, в результате которого лишь устраняются признаки заболевания.
Лечебные мероприятия пародонтита полностью зависят от его стадии, которая определяется с помощью рентгенограммы. Так при 4 стадии любые лечебные мероприятия будут бесполезны, так как объем разрушения пародонта настолько велик, что зубы сохранить невозможно, и они подлежат удалению. После уточнения стадии пародонтита лечение назначается стоматологом в полном объеме.
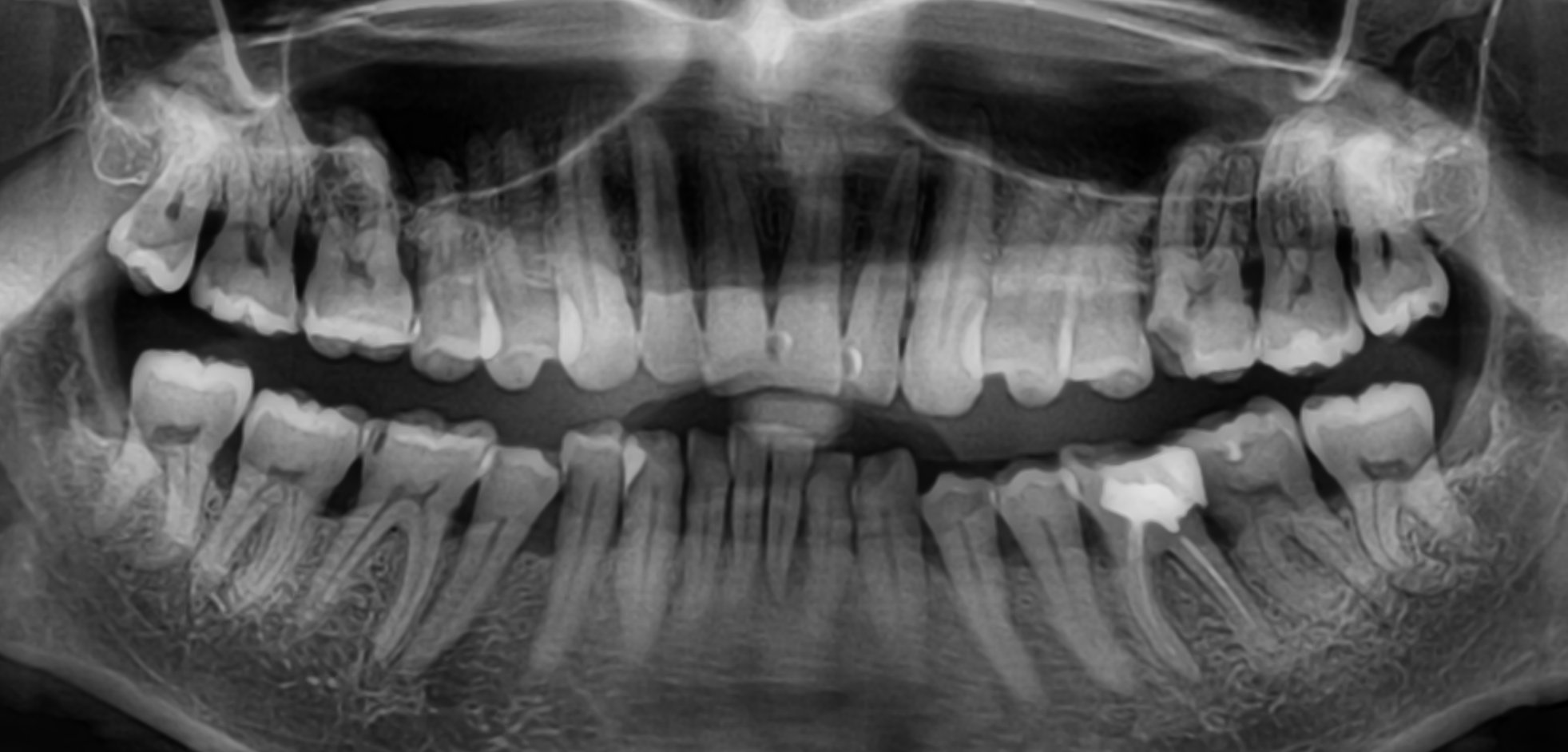
Рентгеновский снимок зубов больного пародонтитом
Общее и местное лечение пародонтита
Общее лечение пародонтоза и пародонтита заключается в назначении препаратов, повышающие защитные способности организма и ускоряющие процессы регенерации. С этой целью назначаются витамины, а так же препараты, ускоряющие метаболизм, например, алоэ, стекловидное тело и др.
Так как пародонтит – заболевание, возникающее по причине расстройств в различных органах и системах, то нередко требуются консультации терапевта, и эндокринолога.
Местное лечение включает кюретаж десен, удаление зубного камня ультразвуком, использование различных лекарственных препаратов. Кроме того – полезны физиотерапевтические процедуры в виде ультразвука и электрофореза.
Лечение пародонтита хирургическим методом
Хирургическое лечение пародонтита осуществляется в запущенных случаях, при сильном расшатывании зубов. Ему предшествует местное обезболивание, после которого десна рассекается с последующим удалением патологических карманов и образований.
Хирургические методы лечения пародонтита включают:
- лоскутные операции;
- шинирование зубов;
- открытый кюретаж.
Целями любого метода является: дальнейшее устранение подвижности зубов и восстановление нормального состояния всего участка десны и окружающих их тканей.
Лоскутная операция
Осуществляется операция следующим образом: после местного обезболивания врач отодвигает десну специальным инструментом, осторожно убирая все отложения, полируя корни зубов, обрабатывает их впоследствии растворами антисептиков. Затем десна возвращается в прежнее положение. На нее накладываются швы, которые снимает спустя неделю. Иногда после лоскутной операции происходит разрушение костной ткани. Тогда применяется метод, восстанавливающий ее. Разрушенный участок заполняется остеотропом, сверху которого накладывается специальная мембрана. Она способствует синтезу новой костной ткани в замкнутом, небольшом пространстве. Эта манипуляция способствует сохранению зубов и восстановлению челюсти.
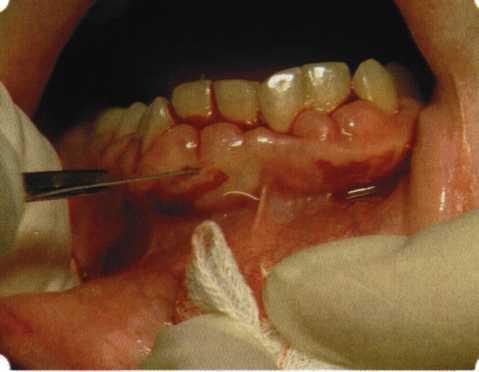
Разрез десны — начальный этап лоскутной операции
Пародонтит – его лечение, стоимость обойдутся пациенту в сумму, которая зависит от распространенности патологического процесса, от его запущенности, от выбора метода лечения, а так же от клиники и стоматолога. На хирургическое лечение пародонтита цена устанавливается в каждой клинике индивидуально, и в среднем начинается от 300 рублей. Именно столько стоит сделать кюретаж в области одного зуба. Лоскутная операция обойдется пациенту в 1500 рублей.
Открытый кюретаж
С помощью данного оперативного вмешательства очищаются пародонтальные карманы в самых отдаленных местах. Операция включает следующие этапы:
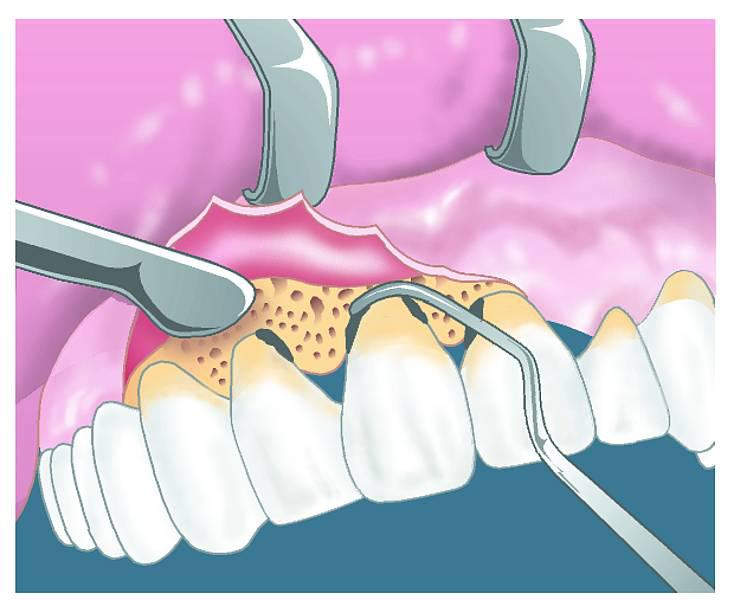
- Путем двух вертикальных рассечений десны в области межзубных сосочков стоматолог откидывает образовавшие лоскутки десен и очищает образовавшийся карман от содержимого;
- В операционную зону вносятся специальные остеогенные лекарственные препараты с последующим сшиванием десны;
После операции зубы визуально удлиняются за счет оголения шейки вплоть до его корня. В данном случае во избежание травматизации корня делают фрагментную пересадку мягких тканей неба.
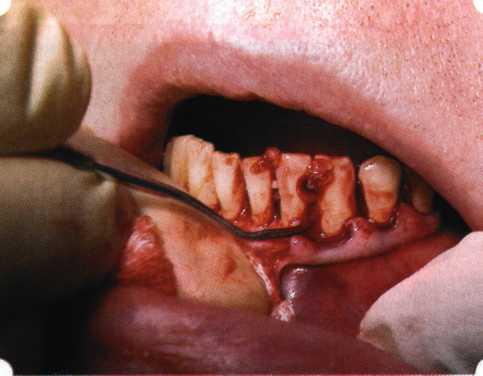
Удаление остатков камня и грануляций с помощью кюрет
Шинирование зубов
Процедура осуществляется с помощи нити или съемных протезов. В результате шинирования расшатанные зубы «собираются» и скрепляются в единое целое. Шинирование с помощью нити осуществляется следующим образом:
- После качественного обезболивания в области десен со стороны языка стоматолог делает небольшую борозду глубиной 0,5 мм;
- В бороздку укладывается специальная нить. Обычно материалом для изготовления такой нити служит стекловолокно;
- Сверху нить закрывается специальным затвердевающим материалом.
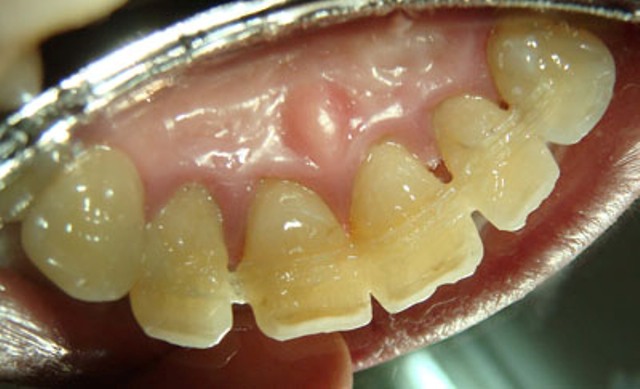
Шинирование зубов с помощью съемных протезов приемлемо, когда в полости рта не хватает одного или нескольких зубов. В этом случае, чтобы соседние не расшатывались, устанавливаются съемные протезы.
Ортопедическое лечение
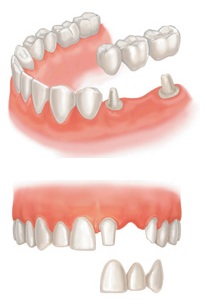
Установка мостовидного протеза
В том случае, когда в полости рта выпадают зубы, соседние могут сместиться и со временем расшататься. Образовавшиеся промежутки между зубами – благоприятное место для проникновения остатков пищи и размножения бактерий. Следовательно – отсутствие зубов не настолько безобидно. В данном случае, на помощь приходит ортопедическое лечение пародонтита, которым занимается уже не стоматолог, а ортопед.
Нередко приходится сталкиваться уже с запущенной генерализованной формой пародонтита. Ортопедическое лечение генерализованного пародонтита осуществляется с помощью шин – протезов или мостовидных протезов. Только их установка может спасти оставшиеся зубы от пародонтита.
Медикаментозное лечение
Медикаментозное лечение пародонтита является обязательным составляющим звеном в лечении. Так как только обработка послеоперационной раны в области десны может уничтожить микрофлору и ускорить лечение. Самое распространенное на пародонтит лечение: препараты общеукрепляющие, антибактериальные и антисептические растворы.
К химическим препаратам, которые используются в стоматологии, относятся хлоргексидин, меридол и др. Доказано, что после того, как было проведено лечение пародонтита тяжелой степени хирургическим путем, необходимо обязательно полоскать рот не только хлоргексидином, но и перекисью водорода. Ее концентрация зависит от степени воспаления и может быть от 3 до 10%. Такое промывание так же эффективно и необходимо после обычной чистки карманов, а так же при обострении пародонтита.

Иногда к лечению врач подключает антибиотик — метронидазол. В тяжелых случаях пародонтита лечение осуществляется не только местными примочками метродиназола, но и употреблением его внутрь в виде таблеток.
Вам понравилась статья? Поделись с друзьями!
Источник: zubzubov.ru
Хирургическое лечение пародонтита
Хирургическое лечение пародонтита является одной из частей объемного и иногда длительного процесса выздоровления пациента. Данный метод является эффективным, но в то же время сложным, требует от врача должной квалификации и практического опыта. Перед данным этапом обязательно выполняется профессиональная чистка полости рта и назначается противовоспалительная терапия. После этого применяется один из видов оперативного лечения.
Закрытый кюретаж пародонтальных карманов
Закрытый кюретаж или выскабливание – это одна из немногих методик лечения пародонтита, которая позволяет устранить грануляции и различные виды зубных отложений из пародонтальных карманов. Однако ввиду отсутствия визуального контроля, врач далеко не всегда может в полном объеме устранить данные проблемы, что снижает эффективность данного способа. Именно поэтому его применяют при небольшой глубине пародонтальных карманов, которая характерна для самых ранних стадий течения заболевания. При более объемном поражении методика позволяет лишь на некоторое время способна улучшить состояние здоровья пациента, но рано или поздно пародонтит начнет рецидивировать, что потребует повторного лечения.
Среди преимуществ такого вида хирургического лечения можно отметить:
- Хороший эстетический результат.
- Быстрое восстановление десны.
- Малая кровопотеря.
Ввиду описанных выше особенностей, закрытый кюретаж применяется не всегда.
Открытый кюретаж пародонтальных карманов
Данная разновидность операции лишена недостатков предыдущего метода. Хороший обзор проблемной области позволяет врачу удалить всю грануляционную ткань и предупредить тем самым дальнейшее прогрессирование заболевания. Открытый кюретаж проводится под местным обезболиванием и проходит в несколько этапов:
- Хирург выполняет разрез десны в проекции шейки зуба.
- Отслаивается определенный участок слизистой оболочки.
- Устраняются грануляции и отложения в пародонтальных карманах.
- При необходимости выполняется пластика костных дефектов.
- Лоскут сшивается, операционное поле обрабатывается и защищается асептической повязкой.
Ввиду большой травматичности мягких тканей, за одну операцию можно обработать ограниченный участок десны, как правило, на протяжении до 8 зубов. После заживления раны проводятся повторные вмешательства.
Зачем нужен кюретаж
Процесс развития пародонтита является медленным и проходит в определенной последовательности. Сначала ввиду плохой гигиены ротовой полости начинается активное размножение микроорганизмов, которые в процессе своей жизнедеятельности выделяют большое число токсинов. Эти токсины оказывают негативное влияние на десны и вызывают их воспаление.
Если пациент на данном этапе не обращается за медицинской помощью, то воспаление постепенно приводит к отслаиванию десны от зуба и образованию пародонтальных карманов. В эти карманы попадают остатки пищи, мягкие зубные отложения, которые со временем минерализуются и становятся твердыми. Создаются идеальные условия для размножения микроорганизмов, которые воздействуют не только на десны, но и на костные структуры. В результате образуется грануляционная ткань, способствующая быстрому разрушению кости и расшатыванию зубов. Если ее полностью не убрать, то пародонтит будет прогрессировать дальше, приводя к более тяжелым последствиям. Для того, чтобы эффективно очистить пародонтальные карманы от зубного налета, твердых отложений и грануляций применяется кюретаж.
Лоскутная операция при пародонтите
Лоскутная операция показана пациентам с выраженными изменениями пародонта: глубина карманов более 5 мм, активное воспаление и др. Данная методика позволяет не только устранить различные виды отложений и грануляции, но и восстановить межзубные дефекты и дефекты костной ткани. Для формирования лоскута выполняются точные разрезы в определенном направлении:
- Горизонтальные разрезы проводятся всегда. Они могут проходить как внутри десневой борозды, так и параллельно краю десны.
- Вертикальные разрезы позволяют расширить операционное поле, но приводят к формированию рубцовых изменений десны, поэтому выполняются только при необходимости.
Среди недостатков лоскутной операции отмечается вероятность смещения лоскута и оголения шейки зуба. Данное осложнение ухудшает эстетику полости рта, способствует повышенной чувствительности зубов и развитию кариеса корня зуба.
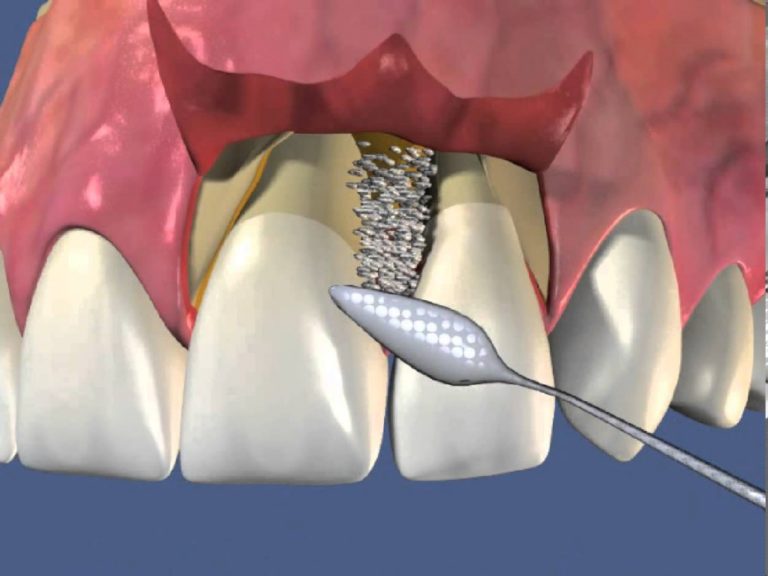
Костная пластика
При тяжелом течении пародонтита отмечается убыль костной ткани, которая способствует расшатыванию зубов. Для того, чтобы остановить данный процесс, применяется костная пластика. В качестве трансплантата могут применяться собственные ткани пациента, а также искусственные заменители. В первом случае участок кости может забираться из области подбородка, верхнего неба, или нижней челюсти. Так как собственные ткани пациента обладают абсолютной биосовместимостью, то такой метод является наиболее эффективным, но требует при этом двух операций: забора ткани и ее пересадки.
Специальные заменители кости лишены данного недостатка, поэтому костная пластика в таких случаях проводится в один этап. Однако такой метод характеризуется более низким процессом приживаемости тканей, поэтому не всегда с его помощью можно достичь желаемого результата.
Пластика тяжей и уздечек губ
При наличии выраженных тяжей слизистой оболочки существенно повышается риск заболеваний пародонта. Массивные складки, которые фиксируются к десневым сосочкам, при натяжении могут смещать их и приводить к появлению различных проблем. С целью предупреждения таких состояний выполняется пластика тяжей. Обычно методика заключается в иссечении данных складок и последующем ушивании образовавшегося дефекта.
Пластика уздечек губ может проводиться в следующих случаях:
- Выраженная зубная щель между передними резцами.
- Подготовка к ортодонтическому лечению.
- Наличие рецессий десны.
- Перед установкой съемных протезов.
- Неправильное звукопроизношение.
Хирургическое лечение может выполняться различными способами. Если уздечка очень узкая, то ее рассекают поперечно. При наличии широкой уздечки выполняется ее иссечение. Кроме того, отдельные участки могут перемещаться в необходимое положение.
Среди современных методик отмечается лазерная пластика уздечки. Процедура проводится очень быстро, не требует накладывания швов, имеет короткий период восстановления и редко приводит к развитию осложнений.
После пластики тяжей и уздечки губ наступает период реабилитации. Обычно от пациента требуется соблюдение простых правил, которые включают тщательную гигиену полости рта и определенный режим питания. Как правило, на восстановление требуется около недели.
Закрытие рецессий десны
Закрытие рецессий десны осуществляется только хирургическими методами, которые подразумевают перемещение донорских лоскутов в зону рецессии и пластику имеющегося дефекта. Получить трансплантат можно несколькими способами:
- Лоскут на ножке. В данном случае донорской тканью служит рядом расположенный участок слизистой оболочки. Методика применяется при наличии локализованных дефектов.
- Десневой лоскут. Забирается из области десны, при условии, что объем тканей в выбранной зоне достаточен.
- Лоскут с неба. В данном случае донорский фрагмент берут из определенного участка твердого неба
Для закрытия зон рецессий может применяться метод направленной регенерации тканей. В данном случае в качестве донорской ткани применяются специальные мембраны, которые могут быть рассасывающимися и не рассасывающимися. Данные мембраны способствуют миграции клеток из естественных тканей и последующей регенерации поврежденного участка.
Такой метод не требует формирования донорской раны, но подходит не всем пациентам. Для получения успешного результата мембрану необходимо прикрыть слоем слизистой оболочки, которая даст необходимое питание, что не всегда бывает возможно. Кроме того, ввиду длительного процесса формирования новой ткани, необходимо соблюдать определенные правила гигиены полости рта, поэтому такой метод требует активного и добросовестного участия пациента в лечебном процессе.
Пересадка лоскута с неба
Лоскуты для закрытия рецессий обычно забираются с твердого неба. При этом трансплантат может состоять только из соединительной ткани, либо быть эпителизированным. Толщина лоскута зависит от задач и результата, которого необходимо достичь. Прямое закрытие рецессий десны требует толстых лоскутов, а восстановление видимых участков десны проходит с помощью тонких и эпителизированных фрагментов.
Трансплантат обычно отбирается из зоны твердого неба, которая граничит с клыками и премолярами. При этом от края десны необходимо отступить 2 мм. Данные правила позволяют избежать пересечения небной артерии и развития кровотечения. Толщина слизистой оболочки из донорской области не должны быть менее трех миллиметров, поэтому предварительно проводится зондирование. После получения лоскута образованней дефект ушивается
Источник: www.gildiadenta.ru
Хирургическое лечение пародонтита

Показания
- Глубокие зубодесневые карманы (0,5 см и более);
- Неэффективность консервативного лечения;
- Очаги гнойной инфекции;
- Массивные грануляции в области десневого края;
- Гиперплазия межзубных сосочков.
- Противопоказания
- Относительные противопоказания:
- Острые вирусные и бактериальные инфекции (грипп, ангина и прочее);
- Патология прикуса;
- Пренебрежение гигиеной ротовой полости;
- Деструкция костной ткани (требует применения остеопластичных материалов).
- Онкологическая патология;
- Расстройства коагуляции крови;
- Туберкулез;
- Декомпенсированная патология сердечно-сосудистой или дыхательной системы;
- Отказ больного.
Предоперационная подготовка
- Инфильтрационная анестезия предполагает подслизистое введение анестетика в область разреза;
- Проводниковая осуществляется путем инъекции препарата в точку выхода нерва, благодаря чему блокируется вся область его иннервации.
Методики
- Кюретаж. Для его выполнения нужен специальный инструмент, с помощью которого проводится ревизия патологического кармана. Из него удаляются некротизированные ткани, разрастания грануляций, зубной налет, камни и прочее содержимое, которое может стать источником инфекции. Раневая поверхность формируется после иссечения внутреннего эпителия кармана. Кровотечение продолжается до формирования кровяного сгустка. Именно он станет соединительнотканной основой, которая соединится с корнем зуба и будет его удерживать в стабильном положении. Завершающий этап – твердая пародентальная повязка на 3-4 дня.
Криохирургия подразумевает воздействие экстремально низких температур, которые вызывают отторжение пораженных тканей десневого кармана. Для фиксации результата применяют лечебные повязки.
- Вакуум-кюретаж позволяет эффективно и малотравматично очистить околозубную полость;
- Гингивотомия – это рассечение тканей десны и последующая санация десневого кармана. Эта операция позволяет получить широкий доступ, необходимый при глубине кармана более 5-7 мм, наличии гнойных очагов или костных карманов.
- Гингивоэктомия – горизонтальное иссечение воспаленной десны, включая весь воспаленный десневой карман. Она показана при деструкции альвеолярного отростка и наличии карманов глубиной более 4 мм. После такой процедуры зубы выглядят эстетически лучше, но существует риск бактериального поражения.
- Лоскутные операции используются для ревизии глубоких зубодесневых и косных карманов. С этой целью выкраивают слизисто-надкостничный лоскут и отворачивают его в сторону. Техника заключается в широком раскрытии кармана для хорошей визуализации пораженных тканей. После удаления измененных структур, обработки кости, и промывания антисептиками, лоскут улаживается на свое место и фиксируется. Для уменьшения костного дефекта, вмешательство может дополняться применением остеопластических материалов.
- Электрокоагуляция может дополнять любую из перечисленных методик. Применение такого скальпеля снижает кровопотерю.
- В послеоперационном периоде применяются антибактериальные, антисептические и противогрибковые гели, полоскания и прочие средства. Рекомендуется избегать употребления твердой, горячей и холодной пищи.
Опытные стоматологи-хирурги Хорошей стоматологии готовы оказать Вам оказать высококвалифицированную услугу! запись по телефону 448-53-97.
Источник: goodstom.ru
Лоскутная операция на десне: показания, методика проведения
Болезни пародонта занимают первое место среди других воспалительных заболеваний полости рта. Вопросы лечения пародонтита актуальны и в настоящее время. Так как в большинстве случаев воспалительный процесс обнаруживается уже в тяжелой стадии течения, стоматологи прибегают к проведению лоскутной операции.
Как проводится лоскутная операция на десне при пародонтите, и какие могут быть показания к хирургическому лечению?
Что такое лоскутная операция на десне в стоматологии
Лоскутной операцией называется комплекс действий, при выполнении которых удаляются излишние воспаленные ткани десен, либо же пересаживается слизистая оболочка с мягкого неба. Как показывает опыт, 2-ой вид лечения проводится чаще, нежели первый. Как правило, лоскутная пластика десен проводится в поликлинических условиях хирургом-пародонтологом.
К целям хирургического лечения пародонтита относятся:
- Получение доступа к зубным корням и периодонтальным участкам.
- Очищение мягких тканей от зубного налета и гнойного экссудата.
- Уменьшение глубины пародонтальных карманов.
- Создание физиологически нормального десневого края.
- Создание условий для прикрепления пародонта к тканям зуба.
Стоимость проведения лоскутной пластики десен зависит от объема вмешательства, сложности операции и использовании остеопластических материалов. Цена операционного лечения пародонтита в Москве варьируется от 5500 до 16 тысяч рублей.
Показания и противопоказания к проведению лоскутной операции
Лоскутная операция на десне необходима в следующих случаях:
- глубокие (более 5 мм) пародонтальные карманы;
- тяжелая стадия пародонтита, не поддающаяся медикаментозному лечению;
- кровоточивость десен от всех видов раздражителей;
- оголение корня больше чем на 1/3 его длины;
- 2 или 3-я степень подвижности зубов;
- гноетечение;
- потеря зубов;
- деструктивные изменения в надкостнице;
- необходимость в изменении зубодесневого прикрепления и десневого края перед протезированием или имплантацией.
К противопоказаниям проведения пластики десны относятся:
- воспалительные болезни полости рта острого течения;
- неудовлетворительная гигиена полости рта;
- кариозные поражения и их осложнения;
- патологическая скученность зубов и неправильный прикус;
- деструктивные изменения в костной ткани.
Лоскутная пластика десны также запрещена в следующих случаях:
- ослабление иммунной системы;
- вирусные и бактериальные заболевания в организме;
- сахарный диабет;
- атеросклероз;
- плохая свертываемость крови;
- сердечная, легочная и печеночная недостаточность;
- цирроз печени;
- астма;
- онкология.
Подготовительный этап
Лоскутная операция при пародонтите требует комплексной подготовки. Для выявления стоматологических заболеваний, аллергических реакций на анестетические вещества и серьезных соматических патологий пациенту назначается ряд обследований:
- рентгеновский прицельный снимок или ортопантомограмма;
- гигиенические индексы (PMA, Шиллера — Писарева, CPITN);
- общий анализ крови и мочи;
- анализ на определение группы крови и резуса фактора;
- аллергопробы на анестетики.
После диагностического обследования ротовая полость подготавливается к хирургическому лечению. Стоматологами проводятся:
- лечение кариеса и его осложнений;
- удаление разрушенных корней;
- профессиональная чистка зубов, предусматривающая удаление над- и поддесневых зубных отложений;
- лечение заболеваний слизистой оболочки рта бактериального, вирусного или грибкового характера.
Перед лоскутным лечением пародонтита стоматологи рекомендуют отказаться от алкоголя и табакокурения. Как правило, подготовительный этап длится не более 10 дней.
Техника выполнения и этапы лоскутной операции на десне
Существует несколько техник выполнения лоскутной операции при пародонтите:
- Коронарное смещение лоскута .
Является одной из самых технически простых лоскутных операций. Цель метода заключается в устранении рецессии и создании ровного десневого края. Лоскут изготавливается из собственного пародонта и подшивается в пришеечной области зуба, закрывая при этом область нехватки десны.
Проводится с целью закрытия оголенных корней и устранения подвижности зубов при пародонтите. В ходе лоскутной операции используется слизистая оболочка с мягкого неба.
- Техника латерального лоскута .
Такое лечение десен используется при оголении корня в области 1–2 зубов. В качестве лоскута используется собственная десневая ткань.
Существуют и другие хирургические методы лечения пародонтита, но 3 вышеперечисленные техники имеют наибольшую популярность из-за высокой эффективности лечения. Метод лечения пародонтита десен выбирается стоматологом исходя из клинического случая и симптоматики воспаления.
Ход лоскутной операции при пародонтите включает следующие действия стоматолога-хирурга:
- Область десны обрабатывается антисептическими веществами.
- Проводится местная анестезия.
- Создается лоскут из собственной десны после выполнения двух вертикальных надрезов.
- Корни зубов очищаются от бактериального налета и минерализованных отложений.
- Проводится кюретаж, в процессе которого удаляются остатки крови и гнойный экссудат.
- Восполняется недостаток костной ткани с помощью костнопластического материала (при необходимости).
- Края десневого лоскута натягиваются к пришеечной области зубов и сшиваются между собой в межзубных промежутках.
После лоскутной пластики десен на раневую поверхность накладывается лечебная повязка. Пациенту даются рекомендации по уходу за полостью рта в послеоперационный период.
На 10–14-й день снимают швы и назначают дополнительный стоматологический осмотр через 21 день после хирургического вмешательства.
Прогноз после лоскутной операции
При грамотном проведении лоскутной операции и соблюдении пациентом рекомендаций лечащего врача предполагается благоприятный прогноз лечения пародонтита. Глубина пародонтальных карманов уменьшается до нормальных размеров, ликвидируется патологическая подвижность зубов, край десны становится ровным и прилегает плотно к шейке зуба.
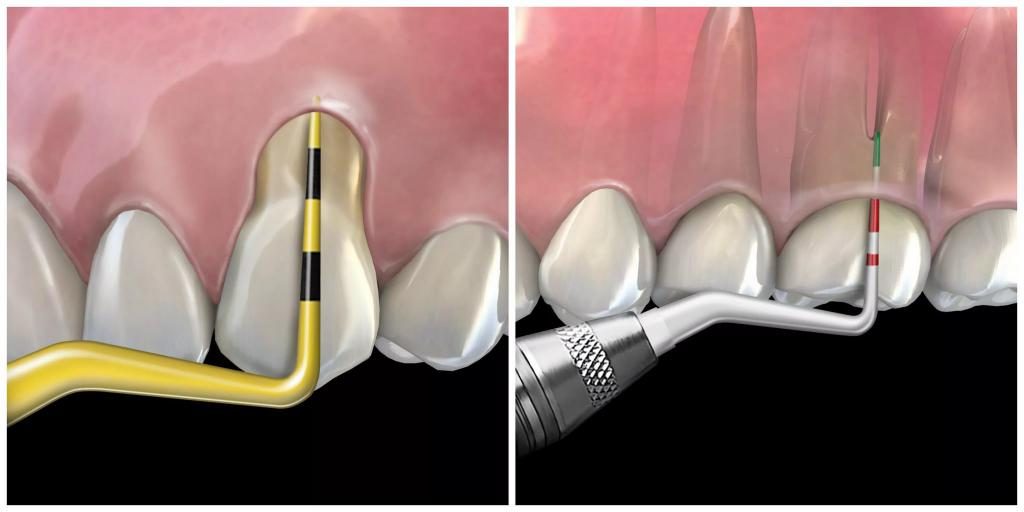 Уменьшение глубины пародонтальных карманов
Уменьшение глубины пародонтальных карманов
При ослаблении местного иммунитета, несоблюдении гигиенических правил и развитии вторичной инфекции возможно развитие осложнений.
Возможные осложнения во время и после операции
После операционного лечения пародонтита возможно развитие осложнений. Из стоматологического опыта описаны следующие факты о последствиях лоскутной пластики десен:
- чрезмерная кровоточивость десен в первые 2–3 дня после лечения;
- отек в области шва;
- изменение конфигурации лица;
- боль в течение нескольких дней;
- гноетечение, возникшее при несоблюдении врачам антисептических правил;
- отторжение материала, используемого для наращивания костной ткани;
- затруднение в открытии рта и пережевывании пищи;
- повышение температуры тела до 38 градусов.
В норме осложнения проходят на 3–5-й день реабилитации. Любые отклонения от нормы становятся поводом для дополнительного визита к лечащему врачу.
Уход в послеоперационном периоде, рекомендации пародонтолога
От качества ухода за деснами в послеоперационный период зависит длительность реабилитации и здоровье всей полости рта. Пародонтолагами рекомендуется соблюдение некоторых правил, обуславливающих быстрое заживление ран и предотвращение осложнений.
- Чистка зубов должна проводиться 2 раза в день с помощью зубной щетки мягкой степени жесткости и пасты, содержащей витамины и растительные добавки.
- Для очищения межзубных промежутков используются зубные нити или ирригатор с малой мощностью подачи струи.
- С целью устранения воспаления и уничтожения возбудителей пародонтита проводятся внутриротовые ванночки с антисептическими растворами («Мирамистин», 0,05% раствор хлоргексидина).
- Для улучшения регенерации десны следует полоскать рот травяными настоями ромашки, коры дуба, календулы, и мяты 3 раза в день.
- Для обезболивания назначаются анальгетики для внутреннего применения: «Анальгин», «Кетанов», «Пенталгин», «Ибупрофен».
Для лечения и предотвращения инфекции в полости рта назначаются антибиотики. Курс и дозировка препаратов устанавливается врачом.
Фото до и после
Полное заживление тканей происходит на 21 день после выполнения лоскутной пластики десен. Цвет десны имеет бледно-розовый оттенок, десневой край плотно прилегает к поверхности зуба, а десневая улыбка выглядит ровной и эстетически нормальной.
Источник: desnazub.ru